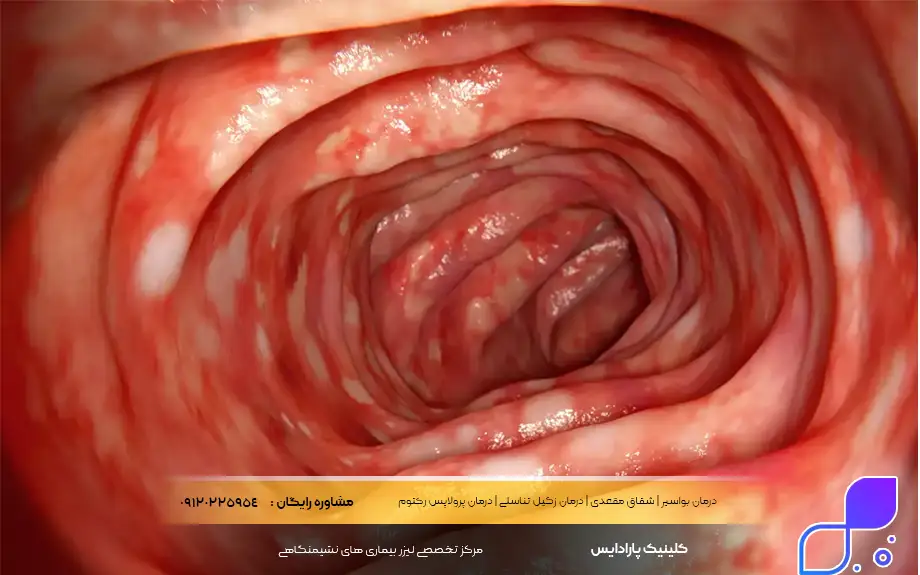
در دنیای پرشتاب امروز، مشکلات گوارشی به یکی از چالشهای رایج سلامت تبدیل شدهاند، اما گاهی این مشکلات فراتر از یک دلدرد ساده هستند و نشاندهنده یک بیماری مزمن به نام کولیت اولسراتیو میباشند. این بیماری که در زبان فارسی اغلب با نامهای کولیت زخمی یا کولیت اولسروز نیز شناخته میشود، یکی از دو شکل اصلی بیماریهای التهابی روده (IBD) است. برخلاف عفونتهای گذرا، این وضعیت یک چالش طولانیمدت برای سیستم ایمنی بدن است که در آن پوشش داخلی روده بزرگ دچار التهاب و زخمهای سطحی میشود. آگاهی از ماهیت این بیماری نه تنها ترس ناشی از تشخیص را کاهش میدهد، بلکه اولین گام برای مدیریت صحیح و بازگشت به زندگی عادی است.
بسیاری از افراد زمانی که با واژه کولیت روده مواجه میشوند، دچار نگرانیهای زیادی درباره آینده سلامتی خود میشوند. حقیقت این است که زندگی با کولیت اولسراتیو نیازمند تغییراتی در سبک زندگی و پیگیری دقیق پزشکی است، اما به معنای پایان فعالیتهای روزمره نیست. در این مقاله قصد داریم با زبانی ساده اما کاملاً علمی و تخصصی، ابعاد مختلف این بیماری را بررسی کنیم. از شناخت علائم اولیه گرفته تا درک تفاوت فازهای مختلف بیماری، هدف ما ارائه نقشهی راهی مطمئن برای شماست تا بتوانید با آگاهی کامل، بهترین تصمیمات را برای سلامت دستگاه گوارش خود بگیرید.
کولیت اولسراتیو چیست
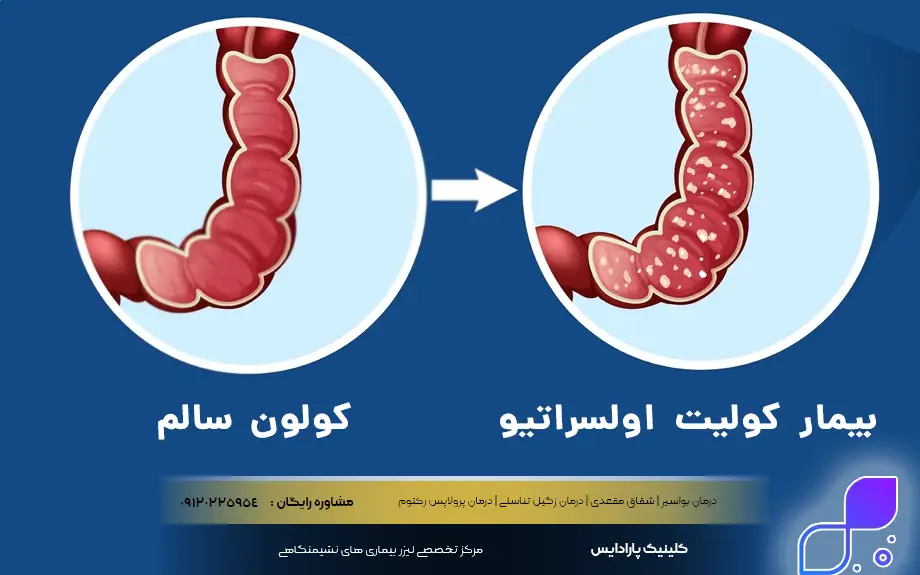
برای پاسخ دقیق به این سوال که کولیت اولسراتیو چیست، باید به درون آناتومی دستگاه گوارش سفر کنیم. این بیماری یک اختلال خودایمنی مزمن است که بهطور اختصاصی روده بزرگ (کولون) و راستروده (رکتوم) را هدف قرار میدهد. در این وضعیت، سیستم ایمنی بدن به اشتباه سلولهای پوشش داخلی روده را به عنوان مهاجم شناسایی کرده و به آنها حمله میکند. نتیجه این حمله، ایجاد التهاب مداوم و زخمهای باز (اولسر) در لایه مخاطی روده است. برخلاف بیماری کرون که میتواند هر بخشی از دستگاه گوارش را درگیر کند و به لایههای عمقی نفوذ کند، آسیبهای ناشی از کولیت اولسروز معمولاً پیوسته است و از رکتوم آغاز شده و به سمت بالا گسترش مییابد.
درک عمیق اینکه کولیت زخمی، به بیماران کمک میکند تا انتظارات واقعبینانهای از روند درمان داشته باشند. این بیماری ماهیت سینوسی دارد؛ یعنی بیمار دورههایی از شعلهور شدن علائم (عود) و دورههایی از بهبودی کامل (خاموشی) را تجربه میکند. اگرچه هنوز درمان قطعی برای ریشهکن کردن کامل آن (به جز جراحی در موارد خاص) وجود ندارد، اما با داروهای مدرن میتوان التهاب را کنترل کرد. شناخت ماهیت التهابی این نوع کولیت روده به پزشک کمک میکند تا داروهایی را تجویز کند که دقیقاً مکانیزمهای سیستم ایمنی را در سطح روده بزرگ تعدیل کنند.
mayo clinic در مورد معرفی کولیت اولسروز در وب سایت خود چنین بیان می کند:
کولیت روده نوعی بیماری التهابی روده (IBD) است که باعث التهاب و زخمهایی به نام اولسر در کولون میشود.

کولیت اولسراتیو فعال
زمانی که بیمار از فاز خاموشی خارج میشود و علائم بیماری مجدداً با شدت بروز پیدا میکنند، اصطلاحاً گفته میشود که فرد دچار کولیت اولسراتیو فعال شده است. در این مرحله، سیستم ایمنی بدن در حالت تهاجمی قرار دارد و التهاب در دیواره روده بزرگ در حال پیشروی است. فعالیت بیماری میتواند خفیف، متوسط یا شدید باشد، اما وجه مشترک همه آنها وجود علائم بالینی آزاردهنده مانند خونریزی و تغییر اجابت مزاج است. این وضعیت نیازمند مداخله سریع پزشکی برای جلوگیری از تخریب بیشتر بافت روده و پیشگیری از عوارض طولانیمدت است.
مدیریت کولیت روده فعال اغلب شامل تغییر در دوز داروها یا اضافه کردن داروهای جدید مانند کورتیکواستروئیدها برای سرکوب سریع التهاب است. در این دوران، بیمار ممکن است احساس ناتوانی در انجام کارهای روزمره داشته باشد و کیفیت زندگی او تحت تأثیر قرار گیرد. تشخیص دقیق شدت فعالیت بیماری معمولاً با آزمایشهایی مانند کالپروتکتین مدفوع یا کولونوسکوپی تأیید میشود. هدف اصلی درمان در این فاز، القای مجدد خاموشی (Remission) و ترمیم مخاط روده است.
- اسهال خونی مداوم: مشاهده خونریزی روشن یا تیره از مقعد و هنگام دفع که نشانه فعالیت زخمهاست.
- فوریت در دفع (Urgency): احساس نیاز ناگهانی و غیرقابلکنترل برای رفتن به دستشویی.
- درد و کرامپ شکمی: دردهای پیچشی، معمولاً در سمت چپ پایین شکم قبل از اجابت مزاج.
- شببیداری: بیدار شدن از خواب در شب برای اجابت مزاج (که در روده سالم معمول نیست).
کولیت اولسراتیو شدید
وضعیت کولیت اولسراتیو شدید (یا گاهی اوقات کولیت فولمینانت) جدیترین شکل این بیماری است که میتواند زندگی فرد را تهدید کند و نیازمند بستری فوری در بیمارستان است. در این حالت، التهاب آنقدر گسترده و عمیق است که عملکرد روده بزرگ مختل شده و بدن با از دست دادن شدید خون و مایعات روبرو میشود. بیمارانی که در این مرحله قرار دارند، معمولاً به درمانهای خوراکی پاسخ نمیدهند و نیاز به دریافت داروهای تزریقی قوی (مانند کورتونهای وریدی یا داروهای بیولوژیک نظیر اینفلیکسیماب) دارند.
تشخیص به موقع کولیت روده شدید حیاتی است، زیرا خطر عوارض خطرناکی مانند “مگاکولون توکسیک” (گشاد شدن بیش از حد و فلج شدن روده) یا سوراخ شدن روده وجود دارد. در این شرایط، پزشکان علائم حیاتی بیمار را به دقت رصد میکنند. اگر درمانهای دارویی نتوانند در عرض چند روز وضعیت را کنترل کنند، ممکن است جراحی اورژانسی برای برداشتن روده بزرگ (کولکتومی) ضروری شود تا جان بیمار نجات یابد. این مرحله از کولیت زخمی نباید با درمانهای خانگی مدیریت شود و مراجعه به اورژانس الزامی است.
- دفعات زیاد اجابت مزاج: بیش از ۶ بار اسهال خونی شدید در طول ۲۴ ساعت.
- علائم حیاتی ناپایدار: تب بالای ۳۷.۸ درجه و افزایش ضربان قلب (تاکیکاردی).
- کمخونی شدید: افت شدید هموگلوبین که گاهی نیاز به تزریق خون دارد.
- کاهش وزن سریع: لاغری محسوس ناشی از سوءتغذیه و التهاب شدید سیستمیک.
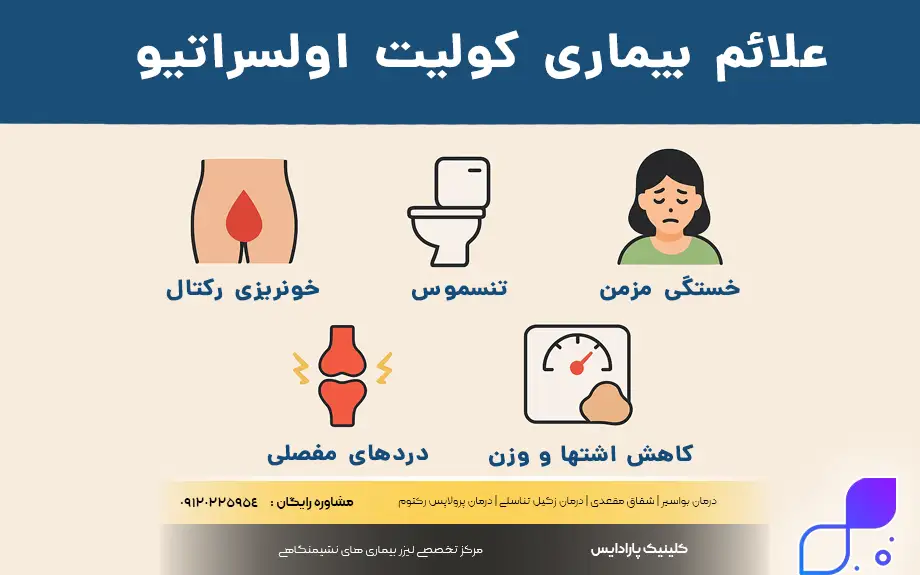
علائم بیماری کولیت اولسراتیو
شناخت دقیق علائم بیماری کولیت اولسراتیو کلید تشخیص زودهنگام و جلوگیری از پیشرفت آسیبهای رودهای است. از آنجایی که التهاب معمولاً از راستروده (رکتوم) شروع میشود، اولین و شایعترین نشانهها اغلب مربوط به خونریزی و تغییرات دفع است. اما باید توجه داشت که کولیت زخمی یک بیماری سیستمیک است و علائم آن تنها محدود به دستگاه گوارش نمیشود. شدت علائم در هر فرد متفاوت است و بستگی به وسعت درگیری روده (اینکه فقط رکتوم درگیر است یا کل کولون) دارد.
علاوه بر مشکلات گوارشی، علائم کولیت روده میتواند سایر ارگانهای بدن را نیز تحت تأثیر قرار دهد. التهاب مزمن باعث آزاد شدن مواد شیمیایی در خون میشود که میتواند منجر به خستگی مفرط، دردهای مفصلی و حتی مشکلات پوستی و چشمی شود. بسیاری از بیماران دورههایی را تجربه میکنند که در آن علائم کاملاً ناپدید میشوند (خاموشی) و سپس دوباره بازمیگردند. توجه به این علائم و گزارش دقیق آنها به پزشک متخصص گوارش، نقش مهمی در تنظیم برنامه درمانی دارد.
- خونریزی رکتال: مشاهده خون روی دستمال، در کاسه توالت یا مخلوط با مدفوع.
- تنسموس (Tenesmus): احساس دفع ناکامل؛ یعنی حس میکنید نیاز به دفع دارید اما چیزی خارج نمیشود.
- خستگی مزمن: احساس ضعف و بیانرژی بودن که حتی با استراحت برطرف نمیشود (اغلب ناشی از کمخونی).
- دردهای مفصلی: تورم و درد در مفاصل بزرگ (مانند زانو یا آرنج) که به عنوان علائم خارج رودهای شناخته میشوند.
- کاهش اشتها و وزن: بیمیلی به غذا خوردن به دلیل ترس از دلدرد یا اسهال.
علائم عود کولیت اولسراتیو
زندگی با بیماریهای التهابی روده یعنی آمادگی برای فراز و نشیبها؛ گاهی بیماری خاموش است و گاهی شعلهور میشود. شناخت زودهنگام علائم عود کولیت اولسراتیو حیاتیترین مهارت برای یک بیمار است. عود بیماری (Flare-up) به معنی بازگشت فعالیت سیستم ایمنی و التهاب مجدد در روده پس از یک دوره بهبودی است. این بازگشت علائم معمولاً ناگهانی نیست و بدن اغلب سیگنالهای هشداردهندهای میفرستد. اگر بیمار نسبت به این تغییرات هوشیار باشد، میتواند با مراجعه سریع به پزشک و تنظیم دوز دارو، از تبدیل شدن یک عود خفیف به یک حمله شدید جلوگیری کند.
بسیاری از بیماران میپرسند که چگونه بفهمیم علائم عود کولیت زخمی شروع شده است؟ معمولاً الگوی دفع شما اولین چیزی است که تغییر میکند. ممکن است متوجه شوید که تعداد دفعات اجابت مزاجتان آرامآرام بیشتر میشود یا مدفوعتان شلتر شده است. وجود خون در مدفوع که مدتی قطع شده بود، دوباره ظاهر میشود و احساس خستگی بیدلیل به سراغتان میآید. همچنین دردهای شکمی که فراموش کرده بودید، دوباره بهصورت خفیف شروع میشوند. نادیده گرفتن این نشانهها به امید بهبودی خودبهخودی، بزرگترین اشتباه در مدیریت این بیماری است.
- تغییر در عادات روده: افزایش تعداد دفعات دفع نسبت به دوران بهبودی (مثلاً از ۱ بار به ۴ بار در روز).
- مشاهده خون: بازگشت خونریزی روشن یا تیره و دفع مخاط (لختههای سفید یا زرد).
- بیدار شدن در شب: احساس نیاز به دفع در نیمهشب که خواب را مختل میکند.
- تب خفیف و بیحالی: احساس گرمای بدن و کاهش سطح انرژی عمومی.
- درد و صداهای شکمی: افزایش نفخ و دردهای پیچشی (کرامپ) در ناحیه زیر شکم.
علت کولیت اولسراتیو
یکی از بزرگترین سوالاتی که ذهن بیماران و خانوادههایشان را درگیر میکند، این است که علت کولیت اولسراتیو چیست و چرا من به این بیماری مبتلا شدم؟ حقیقت علمی این است که هنوز یک عامل واحد و مشخص به عنوان دلیل اصلی این بیماری کشف نشده است. پزشکان معتقدند که این بیماری نتیجه یک “طوفان کامل” از ترکیب چند عامل مختلف است. در واقع، سیستم ایمنی بدن شما که وظیفه دفاع در برابر میکروبها را دارد، دچار اشتباه محاسباتی شده و به باکتریهای مفید روده و پوشش داخلی روده بزرگ حمله میکند. اما اینکه چه چیزی ماشه این حمله را میکشد، ترکیبی از ژنتیک و محیط است.
پژوهشها نشان میدهد که علت کولیت روده ریشه در وراثت دارد، اما ژنتیک همه چیز نیست. یعنی اگر والدین شما مبتلا باشند، لزوماً شما مبتلا نمیشوید، اما ریسک شما بالاتر است. علاوه بر ژنتیک، عوامل محیطی نقش کلیدی در فعالسازی ژنهای نهفته دارند. زندگی در محیطهای شهری و صنعتی، رژیم غذایی غربی (پرچرب و کمفیبر)، تغییرات در میکروبیوم (باکتریهای روده) و حتی مصرف بیرویه آنتیبیوتیکها در کودکی میتوانند سیستم ایمنی را مستعد این واکنش غیرطبیعی کنند. استرس نیز اگرچه علت ایجاد بیماری نیست، اما قطعاً میتواند باعث شعلهور شدن آن شود.
- اختلال سیستم ایمنی: واکنش بیشازحد و اشتباه سیستم دفاعی بدن به بافتهای خودی.
- ژنتیک و وراثت: وجود جهشهای ژنی خاص و سابقه بیماری در اعضای درجه یک خانواده.
- عوامل محیطی: زندگی در کشورهای توسعهیافته، آلودگی هوا و رژیمهای غذایی فرآوری شده.
- میکروبیوم روده: برهم خوردن تعادل باکتریهای مفید و مضر در دستگاه گوارش.
کولیت اولسراتیو و بیماری کرون
تشخیص تفاوت بین کولیت اولسراتیو و بیماری کرون برای انتخاب روش درمان بسیار حیاتی است، زیرا اگرچه هر دو جزو بیماریهای التهابی روده (IBD) هستند، اما رفتار متفاوتی دارند. اصلیترین تفاوت در “محل درگیری” است؛ کولیت زخمی (اولسراتیو) فقط و فقط روده بزرگ (کولون) و راستروده را درگیر میکند، اما بیماری کرون میتواند هر نقطهای از دستگاه گوارش، از دهان تا مقعد را هدف قرار دهد. تصویر انتهایی این بخش به خوبی تفاوتهای ظاهری و محل درگیری این دو بیماری را نشان میدهد.
علاوه بر محل، عمق نفوذ التهاب نیز در کولیت اولسراتیو و بیماری کرون متفاوت است. در کولیت اولسروز، التهاب سطحی است و فقط لایه داخلی (مخاط) را زخم میکند و این التهاب به صورت پیوسته و بدون وقفه در روده پخش میشود. اما در کرون، التهاب میتواند عمقی باشد (تمام ضخامت دیواره روده) و به صورت “تکهتکه” (Skip Lesions) ظاهر شود؛ یعنی بخشهایی از روده سالم و بخشهایی بیمار هستند. این تفاوتها باعث میشود که کرون بیشتر مستعد ایجاد انواع فیستول و تنگی روده باشد، در حالی که خونریزی در کولیت اولسراتیو شایعتر است.
| ویژگی | کولیت زخمی | بیماری کرون |
| محل درگیری | محدود به کولون (روده بزرگ) و رکتوم | تمام دستگاه گوارش (از دهان تا مقعد) |
| الگوی التهاب | پیوسته و ممتد | تکهتکه (نواحی سالم بین نواحی بیمار) |
| عمق زخم | سطحی (فقط مخاط داخلی) | عمقی (تمام لایههای دیواره روده) |
| علامت غالب | اسهال خونی و دفع بلغم | درد شکم، کاهش وزن، فیستول |
| تأثیر سیگار | گاهی نقش محافظتی دارد (ترک سیگار ممکن است علائم را بدتر کند!) | بهشدت مضر است و بیماری را بدتر میکند |
کولیت اولسراتیو و سرطان
صحبت درباره رابطه کولیت اولسراتیو و سرطان روده بزرگ موضوعی حساس است که نباید باعث ترس بیمورد شود، اما آگاهی از آن ضروری است. واقعیت این است که التهاب مزمن و طولانیمدت در روده بزرگ، باعث میشود سلولهای روده مدام در حال تخریب و بازسازی باشند. این تقسیم سلولی سریع، احتمال بروز خطا در DNA سلولها را افزایش میدهد که میتواند منجر به ضایعات پیشسرطانی (دیسپلازی) شود. بنابراین، بیماران مبتلا به کولیت زخمی نسبت به افراد عادی ریسک بالاتری برای ابتلا به سرطان کولورکتال دارند، اما این اتفاق یک شبه رخ نمیدهد.
خبر خوب این است که اکثر بیماران مبتلا به کولیت روده و سرطان روده درگیر نمیشوند، به شرطی که تحت نظارت باشند. ریسک سرطان معمولاً پس از گذشت ۸ تا ۱۰ سال از شروع بیماری و در صورتی که بیماری کنترل نشده باشد، افزایش مییابد. کلید پیشگیری در اینجا “کولونوسکوپیهای نظارتی” است. پزشک با انجام منظم این تستها، تغییرات سلولی را قبل از تبدیل شدن به سرطان شناسایی و درمان میکند. کنترل دقیق التهاب با دارو، مؤثرترین راه برای شکستن زنجیره تبدیل التهاب به سرطان است.
- مدت زمان ابتلا: خطر پس از ۸ تا ۱۰ سال درگیری با بیماری افزایش مییابد.
- وسعت بیماری: کسانی که تمام روده بزرگشان (پانکولیت) درگیر است، ریسک بالاتری نسبت به درگیری فقط رکتوم دارند.
- التهاب کنترل نشده: التهاب فعال و مداوم خطر تغییرات سلولی را بالا میبرد.
- بیماریهای همراه: وجود بیماری کبدی کلانژیت اسکلروزان اولیه (PSC) همزمان با کولیت، ریسک را افزایش میدهد.
درمان قطعی کولیت اولسراتیو
آیا درمان قطعی کولیت اولسراتیو وجود دارد؟ پاسخ صادقانه پزشکی به این سوال “بله و خیر” است. اگر منظور از درمان، خوردن یک قرص و ریشهکن شدن بیماری برای همیشه بدون جراحی باشد، در حال حاضر چنین درمانی وجود ندارد، زیرا IBD یک بیماری مزمن مادامالعمر است. اما اگر منظور “کنترل قطعی” است، داروهای بیولوژیک و مولکولی جدید توانستهاند بیماران را به مرحلهای برسانند که سالها هیچ علامتی نداشته باشند و مخاط روده کاملاً ترمیم شود (Mucosal Healing). این وضعیت عملاً شبیه به درمان است، اما نیاز به ادامه مصرف دارو دارد.
با این حال، تنها روشی که از نظر فنی به عنوان درمان قطعی کولیت روده شناخته میشود، عمل جراحی است. از آنجا که این بیماری فقط روده بزرگ را درگیر میکند، با جراحی برداشتن کامل کولون (کولکتومی)، بیماری از بدن خارج میشود. این روش معمولاً برای کسانی که به داروها پاسخ نمیدهند یا دچار عوارض شدید شدهاند، استفاده میشود. بنابراین، اگرچه ما ترجیح میدهیم بیماری را با دارو کنترل کنیم، اما جراحی یک گزینه نهایی و قطعی برای بازگشت سلامتی در موارد بحرانی است.
- کنترل با داروهای بیولوژیک: استفاده از آنتیبادیهای مونوکلونال برای خاموش کردن کامل التهاب (کنترل عالی اما نه درمان ریشهای).
- جراحی پروکتوکولکتومی: برداشتن کل روده بزرگ و رکتوم که بیماری را بهطور کامل حذف میکند (درمان قطعی فیزیکی).
- ترمیم مخاطی: رسیدن به وضعیتی که در معاینه کولونوسکوپی هیچ زخمی دیده نمیشود (هدف طلایی درمان دارویی).
- رژیم درمانی و مدیریت استرس: ابزارهای کمکی برای حفظ حالت خاموشی بیماری.
برای کولیت روده چه بخوریم
تغذیه نقش بسیار پررنگی در مدیریت علائم بیماریهای گوارشی دارد و یکی از پرتکرارترین سوالات بیماران در مطب پزشکان این است که برای کولیت روده چه بخوریم تا هم درد کمتری بکشیم و هم بدنمان ضعیف نشود؟ واقعیت این است که هیچ “رژیم غذایی جادویی” واحدی برای همه وجود ندارد؛ غذاهایی که برای یک نفر آرامشبخش هستند، ممکن است برای دیگری محرک باشند. اما یک قانون طلایی وجود دارد: رژیم غذایی شما باید بسته به اینکه در فاز “عود” (فعال) هستید یا فاز “خاموشی” (بهبودی)، تغییر کند. در زمان عود، روده ملتهب و زخمی توانایی هضم فیبرهای خشن را ندارد، بنابراین باید به آن استراحت داد.
در مقابل، زمانی که بیماری خاموش است، نباید خود را محدود کنید. دانستن اینکه دقیقاً برای کولیت روده چه بخوریم، به آزمون و خطا و ثبت دقیق مواد غذایی مصرفی نیاز دارد. در فاز فعال، تمرکز بر غذاهای “کمباقیمانده” (Low Residue) است؛ یعنی غذاهایی که نرم، پخته و کمفیبر هستند تا حجم مدفوع و حرکات روده را کاهش دهند. مصرف وعدههای کوچک و متعدد به جای سه وعده سنگین، نوشیدن آب کافی برای جبران اسهال و مصرف مکملهای تجویزشده برای جلوگیری از کمبود ویتامین، ارکان اصلی تغذیه در این بیماری هستند.
| گروه غذایی | ✔️ مفید و مجاز (بهویژه در فاز عود/بهبودی) | ❌ مضر و محرک (بهویژه در فاز عود) |
| نان و غلات | برنج سفید کته شده، نان سفید (تست)، ماکارونی ساده، سیبزمینی پوستکنده پخته. | نانهای سبوسدار کامل، برنج قهوهای، غلات صبحانه با فیبر بالا، ذرت بوداده. |
| میوه و سبزی | موز، طالبی، کمپوت سیب یا گلابی، هویج و کدو پخته شده (بدون پوست). | سبزیجات خام (کلم، کاهو)، میوههای خشک، میوههای با پوست و دانه (مثل توتفرنگی). |
| پروتئینها | مرغ و ماهی آبپز یا بخارپز، تخممرغ، توفو، کره بادامزمینی نرم. | گوشتهای سرخشده، سوسیس و کالباس، حبوبات نفاخ (لوبیا، نخود)، گوشت قرمز چرب. |
| لبنیات و نوشیدنی | شیر بدون لاکتوز (در صورت حساسیت)، ماست پروبیوتیک، آب ساده، دمنوش رقیق. | شیر پرچرب (اگر عدم تحمل لاکتوز دارید)، قهوه غلیظ، نوشابه گازدار، الکل. |

طول عمر بیماران کولیت اولسراتیو
یکی از عمیقترین نگرانیهایی که پس از تشخیص بیماری در ذهن فرد و خانوادهاش شکل میگیرد، مسئله طول عمر بیماران کولیت اولسراتیو است. آیا این بیماری باعث میشود عمر کوتاهتری داشته باشم؟ پاسخ علم پزشکی مدرن به این نگرانی بسیار امیدوارکننده است. مطالعات نشان میدهند که بیماران مبتلا به کولیت اولسراتیو که بیماری خود را به درستی درمان و کنترل میکنند، امید به زندگی و طول عمری تقریبا مشابه با افراد سالم جامعه دارند. این بیماری به خودی خود کشنده نیست، مگر اینکه عوارض جدی و درماننشدهای ایجاد کند.
آنچه میتواند بر طول عمر بیماران کولیت اولسراتیو تأثیر منفی بگذارد، بیماری نیست، بلکه “عدم مدیریت صحیح” آن است. ریسکفاکتورهایی مانند ابتلا به سرطان کولورکتال (که در صورت التهاب طولانیمدت و کنترلنشده افزایش مییابد) یا عوارض حاد مثل مگاکولون توکسیک، میتوانند خطرآفرین باشند. اما با وجود روشهای غربالگری دقیق مثل کولونوسکوپیهای منظم و داروهای بیولوژیک پیشرفته که جلوی پیشرفت بیماری را میگیرند، این ریسکها به حداقل رسیدهاند. بنابراین، با پایبندی به درمان و سبک زندگی سالم، میتوانید انتظار یک زندگی طولانی و پربار را داشته باشید.
نتیجه گیری
در پایان، باید یادآور شد که زندگی با کولیت اولسراتیو (کولیت زخمی) یک مسیر پرفراز و نشیب است، اما مسیری بنبست نیست. با شناخت دقیق علائم، پایبندی به مصرف داروها حتی در زمان بهبودی و رعایت رژیم غذایی مناسب، میتوان این اژدهای خفته را در کنترل نگه داشت. هدف نهایی درمان، تنها تسکین درد نیست، بلکه رسیدن به “ترمیم مخاطی” و بازگشت به کیفیت زندگی نرمال است. فراموش نکنید که استرس و اضطراب میتوانند بیماری شما را تشدید کنند، پس آرامش روان را بخشی از نسخه درمانی خود بدانید.
نکته مهم دیگر این است که التهابهای مزمن گوارشی و اسهالهای مکرر ناشی از کولیت روده، گاهی میتوانند منجر به بروز بیماریهای نشیمنگاهی (مانند شقاق مقعدی، آبسه یا فیستول) شوند که نیازمند توجه ویژه هستند. برای مدیریت تخصصی این عوارض، مراجعه به مراکز فوقتخصصی ضروری است. در این راستا، کلینیک پارادایس به عنوان یکی از مراکز مجهز و پیشرو در درمان بیماریهای مقعدی در تهران، با بهرهگیری از تکنولوژیهای روز و تیم پزشکی مجرب، میتواند همراه مطمئنی برای درمان عوارض ناحیه نشیمنگاهی در بیماران مبتلا به کولیت باشد.
پرسش و پاسخ کولیت اولسراتیو (FAQ)
آیا بیماران کولیت اولسراتیو میتوانند بارداری ایمنی داشته باشند؟
بله. طبق دستورالعملهای جهانی، اکثر زنان مبتلا میتوانند بارداری سالمی داشته باشند. نکته کلیدی این است که قبل از اقدام به بارداری، بیماری باید در فاز خاموشی (Remission) باشد، زیرا شعلهور شدن بیماری در حین بارداری خطرناکتر از مصرف داروهاست.
آیا استرس باعث ایجاد کولیت اولسراتیو میشود؟
خیر. استرس “علت” ایجاد بیماری نیست (علت اصلی سیستم ایمنی و ژنتیک است)، اما تحقیقات نشان دادهاند که استرس و اضطراب میتوانند بهعنوان یک محرک قوی باعث عود علائم و شدت گرفتن بیماری در افراد مبتلا شوند.
آیا پروبیوتیکها جایگزین داروهای درمانی هستند؟
خیر. اگرچه برخی مطالعات نشان دادهاند که پروبیوتیکهای خاص (مثل VSL-3) میتوانند در حفظ بهبودی کمککننده باشند، اما آنها هرگز جایگزین داروهای اصلی ضدالتهاب یا بیولوژیک نیستند و باید بهعنوان درمان مکمل با نظر پزشک مصرف شوند.