بسیاری از ما گهگاه با مشکلات گوارشی مانند دل درد، نفخ یا تغییر در عادات اجابت مزاج روبرو میشویم، اما زمانی که این مشکلات مداوم میشوند، ممکن است پای یک عارضه جدیتر مانند التهاب روده در میان باشد. این وضعیت که نشاندهنده واکنش سیستم ایمنی بدن در دستگاه گوارش است، میتواند طیف وسیعی از بیماریها را شامل شود. از یک التهاب خفیف روده که شاید تنها با تغییر رژیم غذایی بهبود یابد تا بیماری التهابی روده (IBD) که نیازمند مدیریت دقیق و طولانیمدت پزشکی است. شناخت دقیق این تفاوتها برای تشخیص درست و پیشگیری از آسیبهای جدی به سلامت بدن حیاتی است.
در این مقاله قصد داریم با نگاهی علمی و در عین حال ساده، به بررسی ابعاد مختلف این بیماری بپردازیم. ما تفاوت بین عفونتهای گذرا و التهاب مزمن روده را بررسی خواهیم کرد و به سوالات مهمی درباره خطرات و عوارض آن پاسخ میدهیم. هدف ما ارائه اطلاعاتی دقیق و مبتنی بر اصول پزشکی است تا شما بتوانید در مواجهه با علائم گوارشی، بهترین تصمیم را برای سلامتی خود بگیرید. درک صحیح از این بیماریها، اولین گام برای کنترل مؤثر و بازگشت به زندگی باکیفیت است.
التهاب روده چیست
برای پاسخ به این سوال که التهاب روده چیست، ابتدا باید بدانیم که التهاب واکنش طبیعی سیستم دفاعی بدن به آسیب یا عوامل بیگانه است. اما در دستگاه گوارش، این واکنش گاهی علیه بافتهای خودی بدن رخ میدهد. به بیان ساده، سیستم ایمنی بدن به اشتباه به پوشش داخلی روده حمله میکند و باعث قرمزی، تورم، زخم و درد میشود. این وضعیت میتواند ناشی از عوامل مختلفی باشد، اما زمانی که به یک وضعیت پایدار و طولانیمدت تبدیل شود، تحت عنوان بیماریهای خاص گوارشی طبقهبندی میگردد.
التهابات روده اغلب برای توصیف دو بیماری اصلی مزمن استفاده میشود: کولیت اولسراتیو (که فقط روده بزرگ را درگیر میکند) و بیماری کرون (که میتواند هر بخشی از دستگاه گوارش را تحت تأثیر قرار دهد). در این شرایط، دیواره روده ملتهب شده و توانایی خود را برای جذب مواد مغذی از دست میدهد یا دچار خونریزی میشود. درک اینکه بیماری التهابی روده، به پزشک و بیمار کمک میکند تا استراتژی درمانی مناسبی را برای کاهش فعالیت سیستم ایمنی و ترمیم بافتهای آسیبدیده انتخاب کنند.
مایو کلینیک (Mayo Clinic)، یکی از معتبرترین مراکز پزشکی جهان، درباره تعریف بیماری التهابی روده:
بیماری التهابی روده، که به آن IBD نیز گفته میشود، اصطلاحی کلی برای گروهی از شرایط است که باعث تورم و التهاب بافتهای دستگاه گوارش میشوند.
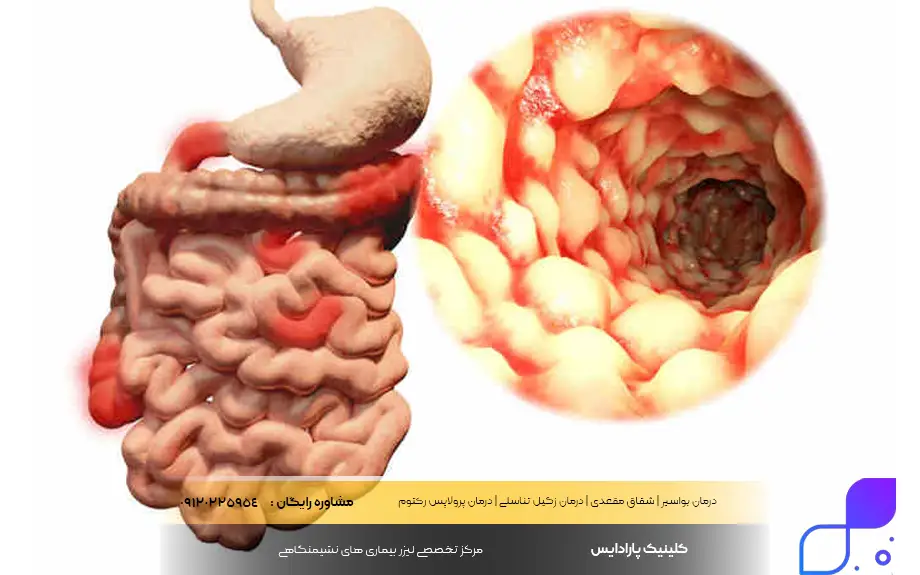
انواع بیماری التهابی روده
وقتی پزشکان از انواع بیماری التهابی روده (IBD) صحبت میکنند، منظورشان یک بیماری واحد نیست، بلکه اشاره به گروهی از اختلالات مزمن دارند که باعث التهاب در دستگاه گوارش میشوند. وجه مشترک تمام این بیماریها، فعالیت بیش از حد و غیرطبیعی سیستم ایمنی بدن است که به بافتهای سالم حمله میکند. شناخت نوع دقیق بیماری بسیار حیاتی است، زیرا الگوی درگیری، علائم و حتی روشهای درمان در هر نوع متفاوت است. برای مثال، برخی داروها ممکن است برای یک نوع بسیار مؤثر باشند اما برای نوع دیگر کارایی کمتری داشته باشند.
بهطور کلی، دو فرم اصلی و شناختهشده وجود دارد: کولیت اولسراتیو و بیماری کرون. اما دستهبندیها به همین دو مورد ختم نمیشوند. گاهی اوقات پزشک نمیتواند بلافاصله بین این دو تمایز قائل شود و تشخیص “کولیت نامشخص” میدهد. همچنین، انواع دیگری از التهابات میکروسکوپی نیز وجود دارند که تنها زیر میکروسکوپ قابل تشخیص هستند. درک انواع بیماری های التهابی روده به بیمار کمک میکند تا انتظارات واقعبینانهای از روند درمان و مدیریت بیماری خود داشته باشد.
شایعترین انواع و زیرمجموعههای IBD عبارتند از:
-
کولیت اولسراتیو (Ulcerative Colitis): درگیری پیوسته و سطحی فقط در روده بزرگ و رکتوم.
-
بیماری کرون (Crohn’s Disease): درگیری تکهتکه و عمقی که میتواند هر بخشی از دهان تا مقعد را درگیر کند.
-
کولیت نامشخص (Indeterminate Colitis): زمانی که ویژگیهای بیماری ترکیبی از کرون و کولیت است.
-
کولیت میکروسکوپی: شامل کولیت لنفوسیتی و کلاژنی که با التهاب میکروسکوپی بدون تغییر ظاهری روده مشخص میشود.
التهاب روده بزرگ
التهاب روده بزرگ که در اصطلاح پزشکی به آن “کولیت” گفته میشود، وضعیتی است که در آن پوشش داخلی کولون (بخش اصلی روده بزرگ) دچار قرمزی، تورم و زخمهای ریز میشود. این التهاب باعث میشود که روده نتواند به درستی آب را جذب کند و حرکت مدفوع سریعتر از حد معمول انجام شود که نتیجه آن اسهال مکرر، اغلب همراه با خون یا چرک است. اگر این وضعیت ناشی از یک بیماری خودایمنی باشد، به آن کولیت اولسراتیو میگویند که معمولاً از ناحیه رکتوم (راست روده) شروع شده و میتواند به کل روده بزرگ گسترش یابد.
تشخیص دقیق التهاب روده بزرگ نیازمند انجام آزمایشهای مدفوع برای رد کردن عفونتهای باکتریایی و انگلی و همچنین انجام تست کولونوسکوپی برای مشاهده مستقیم زخمها است. درد شکمی در سمت چپ پایین شکم، احساس فوریت برای دفع و خونریزی رکتال از علائم بارز این عارضه هستند. درمان این وضعیت معمولاً شامل داروهای ضدالتهاب و سرکوبکننده سیستم ایمنی است تا بافت روده فرصت ترمیم پیدا کند و از عوارض طولانیمدت مانند سرطان کولون پیشگیری شود.
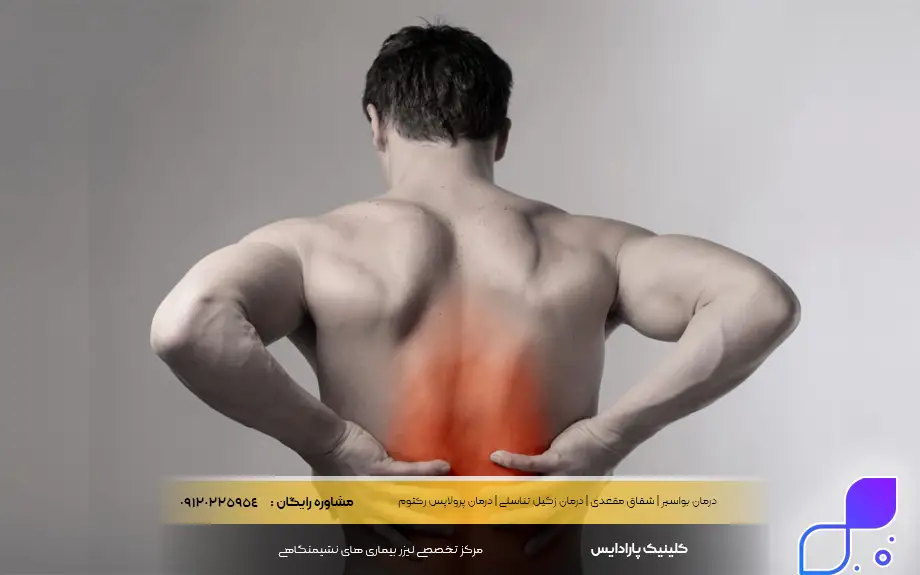
التهاب روده و کمردرد
آیا التهاب روده و کمردرد با هم ارتباطی دارند؟ شاید برای بسیاری عجیب باشد، اما ارتباط نزدیکی بین التهاب در روده و کمردرد وجود دارد. بیماریهای التهابی روده (IBD) تنها محدود به دستگاه گوارش نیستند و میتوانند به عنوان یک بیماری سیستمیک، سایر نقاط بدن از جمله مفاصل را نیز درگیر کنند. به این وضعیت “آرتریت انتروپاتیک” گفته میشود. التهاب ناشی از بیماری روده میتواند از طریق جریان خون به مفاصل ستون فقرات و لگن (مفاصل ساکروایلیاک) منتقل شود و باعث خشکی صبحگاهی و درد در ناحیه پایین کمر شود.
در بسیاری از موارد، درمان بیماری زمینهای روده به بهبود درد مفاصل نیز کمک میکند، اما گاهی اوقات این دردهای اسکلتی حتی در زمان خاموشی بیماری روده نیز ادامه مییابند. تشخیص تفاوت بین کمردرد مکانیکی (ناشی از دیسک یا کشیدگی عضله) و کمردرد التهابی ناشی از التهابات روده و کمردرد بسیار مهم است؛ زیرا دردهای التهابی معمولا با استراحت بدتر میشوند و با فعالیت بهبود مییابند. بیمارانی که همزمان دچار مشکلات گوارشی و درد ستون فقرات هستند، باید حتما این موضوع را با پزشک متخصص گوارش و روماتولوژیست خود در میان بگذارند.
التهاب روده و معده
اصطلاح التهاب روده و معده گاهی باعث سردرگمی میشود، زیرا میتواند به دو وضعیت کاملاً متفاوت اشاره داشته باشد. در زبان عامیانه، اغلب به عفونتهای ویروسی یا باکتریایی موقت که باعث اسهال و استفراغ میشوند (گاستروانتریت)، التهاب روده و معده میگویند. اما در زمینه بیماریهای مزمن (IBD)، بیماری کرون توانایی درگیر کردن معده و بخش ابتدایی روده باریک (دئودنوم) را دارد. در این حالت نادر، سیستم ایمنی به دیواره معده حمله کرده و باعث درد سردل، تهوع و کاهش وزن میشود.
تشخیص افتراقی در موارد التهاب معده و روده بسیار حیاتی است. اگر علائم ناشی از عفونت باشد، معمولاً طی چند روز و با درمان حمایتی بهبود مییابد. اما اگر ناشی از بیماری کرون گاسترودئودنال باشد، علائم پایدار هستند و نیاز به درمانهای تخصصی ایمونولوژیک دارند. علائمی مانند سیری زودرس، نفخ شدید بالای شکم و استفراغهای مکرر در بیماری که سابقه مشکلات رودهای دارد، باید فوراً توسط پزشک گوارش و با انجام آندوسکوپی بررسی شود تا منشأ دقیق التهاب مشخص گردد.
علائم شایع التهاب روده
شناخت دقیق علائم التهاب روده اولین و مهمترین گام در تشخیص زودهنگام و جلوگیری از پیشرفت این بیماری است. نشانههای این بیماری بسته به اینکه کدام بخش از دستگاه گوارش درگیر شده باشد و شدت التهاب چقدر باشد، از فردی به فرد دیگر متفاوت است. اما شایعترین علامت که تقریباً در اکثر بیماران دیده میشود، تغییر مداوم در عادات دفع است. اسهال مزمن که بیش از چهار هفته طول بکشد، وجود خون روشن یا تیره در مدفوع و احساس نیاز فوری و کاذب به دفع (تنسموس)، هشدارهای جدی بدن هستند که نباید نادیده گرفته شوند.
علاوه بر مشکلات گوارشی، علائم بیماری التهابی روده میتواند کل سیستم بدن را تحت تأثیر قرار دهد. بسیاری از بیماران از خستگی مفرط و کاهش انرژی شکایت دارند که ناشی از کمخونی و تلاش بدن برای مبارزه با التهاب است. درد و گرفتگی شکم، بهویژه پس از خوردن غذا، کاهش وزن ناخواسته به دلیل عدم جذب مواد مغذی و بیاشتهایی، از دیگر نشانههای بارز هستند. در موارد شدیدتر یا در زمان شعلهور شدن بیماری (Flare-up)، فرد ممکن است تب خفیف و دردهای مفصلی را نیز تجربه کند که نشاندهنده ماهیت سیستمیک این بیماری است.
- اسهال مداوم: دفع مدفوع شل و آبکی که ممکن است هفتهها طول بکشد.
- خونریزی رکتال: مشاهده خون روی دستمال یا مخلوط با مدفوع.
- درد و کرامپ شکمی: دردهای گرفتگی مانند، اغلب در ناحیه پایین و چپ شکم (در کولیت) یا اطراف ناف (در کرون).
- کاهش وزن ناخواسته: لاغر شدن بدون رژیم غذایی به دلیل سوءجذب.
- خستگی و ضعف: ناشی از کمخونی فقر آهن و التهاب مزمن.
- تب خفیف و تعریق شبانه: نشانههای فعالیت التهابی در بدن.
علت بیماری التهابی روده
پژوهشگران هنوز نتوانستهاند یک علت بیماری التهابی روده واحد و مشخص را شناسایی کنند، اما همگی بر سر این موضوع توافق دارند که IBD نتیجه تعامل پیچیده میان ژنتیک، سیستم ایمنی و عوامل محیطی است. فرضیه اصلی این است که سیستم ایمنی بدن که وظیفه دفاع در برابر ویروسها و باکتریها را دارد، دچار اختلال میشود. در این حالت، سیستم ایمنی به اشتباه باکتریهای مفید روده یا مواد غذایی را به عنوان مهاجم شناسایی کرده و به دیواره روده حمله میکند. این واکنش بیشازحد و مداوم، منجر به التهاب مزمن و زخم میشود.
علاوه بر اختلال سیستم ایمنی، وراثت نیز نقش پررنگی ایفا میکند. مطالعات نشان دادهاند که اگر یکی از والدین یا خواهر و برادر فرد مبتلا به IBD باشد، شانس ابتلای او نیز افزایش مییابد. با این حال، ژنتیک به تنهایی علت التهاب روده نیست و عوامل محیطی مانند رژیم غذایی غربی (پرچرب و کمفیبر)، مصرف سیگار (که به شدت خطر کرون را افزایش میدهد)، استرس و حتی استفاده بیرویه از آنتیبیوتیکها در کودکی، میتوانند به عنوان ماشه یا محرک عمل کرده و ژنهای نهفته بیماری را فعال کنند.
- اختلال سیستم ایمنی: حمله اشتباهی گلبولهای سفید به بافت روده.
- ژنتیک و وراثت: وجود سابقه خانوادگی ابتلا به کولیت یا کرون.
- عوامل محیطی: زندگی در مناطق صنعتی، رژیم غذایی نامناسب و آلودگیها.
- میکروبیوم روده: عدم تعادل بین باکتریهای مفید و مضر روده.
- مصرف دخانیات: خطر اصلی از علت بیماری کرون است (هرچند برای کولیت گاهی اثر معکوس موقت دارد اما همچنان مضر است).
مؤسسه ملی سلامت آمریکا (National Institutes of Health – NIH) در مورد علت ابتلا به بیماری التهابی روده طی نتایج تحقیقات محققان چنین بیان کرده است:
بیماریهای التهابی روده، بیماریهای التهابی مزمن با علت ناشناخته هستند که با پاسخ ایمنی بیشازحد مشخص میشوند و منجر به آسیب شدید مخاطی در دستگاه گوارش میگردند.
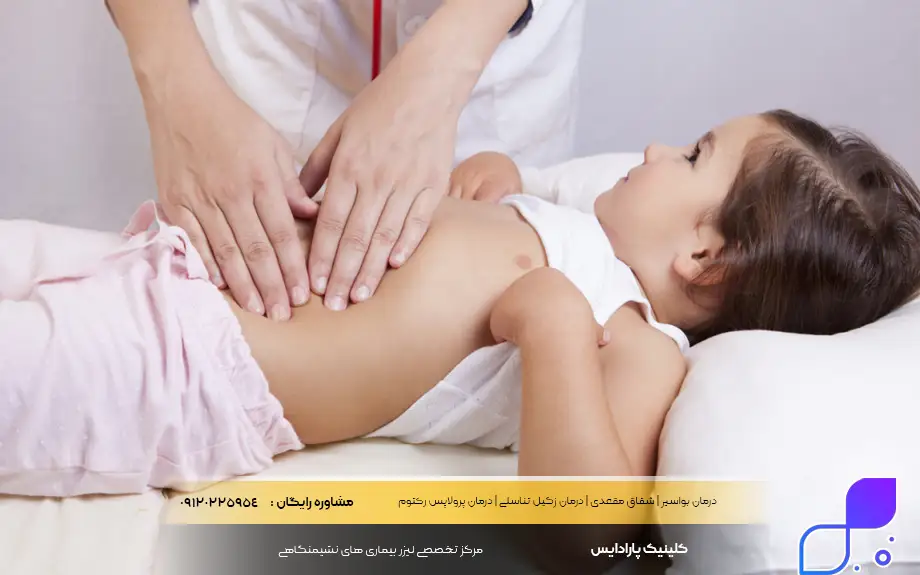
التهاب روده در کودکان
تشخیص التهاب روده در کودکان و نوجوانان چالشهای منحصربهفردی دارد و میتواند تأثیرات عمیقتری نسبت به بزرگسالان بر سلامت فرد بگذارد. در کودکان، این بیماری دقیقاً در زمانی رخ میدهد که بدن در اوج مراحل رشد استخوانی و بلوغ قرار دارد. التهاب مزمن باعث میشود بدن انرژی و مواد مغذی لازم برای رشد را صرف مبارزه با بیماری کند. در نتیجه، یکی از نشانههای خاموش اما مهم IBD در این سنین، “کوتاهی قد” یا “تأخیر در بلوغ” است که ممکن است حتی قبل از بروز علائم گوارشی آشکار شود.
مدیریت بیماری التهابی روده در کودکان نیازمند رویکردی بسیار دقیق و چندجانبه است. علاوه بر کنترل اسهال و درد شکم، پزشک باید بر نمودار رشد کودک نظارت دقیق داشته باشد تا از سوءتغذیه و مشکلات استخوانی جلوگیری شود. همچنین، جنبههای روانی بیماری نباید نادیده گرفته شود؛ کودکان مبتلا ممکن است به دلیل نیاز مکرر به دستشویی یا بستری شدن در بیمارستان، دچار اضطراب اجتماعی یا افت تحصیلی شوند. درمان در این گروه سنی اغلب تهاجمیتر است تا بیماری سریعاً کنترل شده و فرصتهای رشد کودک از دست نرود.
بیماری التهابی روده خطرناک است
یکی از نگرانیهای اصلی بیماران پس از تشخیص، این است که آیا بیماری التهابی روده خطرناک است یا خیر؟ پاسخ به این سوال به شدت بیماری و نحوه مدیریت آن بستگی دارد. بیماری IBD (شامل کرون و کولیت) اگر بدون درمان رها شود، قطعاً میتواند خطرناک باشد و منجر به عوارض جدی و تهدیدکننده حیات شود. این عوارض شامل انسداد روده، سوراخ شدن روده، سوءتغذیه شدید و کمخونی مزمن است که همگی نیازمند مداخلات پزشکی فوری و گاهی جراحیهای پیچیده هستند.
با این حال، با پیشرفتهای علم پزشکی، امروزه این بیماریها به خوبی قابل کنترل هستند. اگر بیمار تحت نظر پزشک باشد و داروها را به موقع مصرف کند، میتواند زندگی نرمال و طولانی داشته باشد. بنابراین، در پاسخ به اینکه آیا بیماری ibd خطرناک است، باید گفت: این بیماری پتانسیل خطرناک بودن را دارد، اما “خطر” آن با “عدم درمان” گره خورده است. پیگیری مداوم، تغییر سبک زندگی و مدیریت استرس، ریسک عوارض خطرناک را به حداقل میرساند و بیماری را وارد فاز خاموشی (Remission) میکند.
آیا التهاب روده باعث سرطان میشود
رابطه بین التهاب مزمن و سرطان یک موضوع اثبات شده در علم پزشکی است و این سوال که آیا التهاب روده باعث سرطان میشود، دغدغهای کاملاً بجاست. تحقیقات نشان میدهد که بیمارانی که برای مدت طولانی (معمولاً بیش از ۸ تا ۱۰ سال) مبتلا به التهاب مزمن روده (بهویژه در روده بزرگ یا کولون) هستند، ریسک بالاتری برای ابتلا به سرطان کولورکتال دارند. علت این امر، تقسیم سلولی مداوم و سریع برای ترمیم بافتهای ملتهب است که احتمال بروز خطا در DNA سلولها و سرطانی شدن آنها را افزایش میدهد.
اما این به معنای آن نیست که هر کسی که التهابی در روده دارد، حتماً سرطان میگیرد. نکته کلیدی در “کنترل التهاب” و “غربالگری” است. پزشکان برای این بیماران، انجام منظم کولونوسکوپی را با فواصل زمانی کوتاهتر توصیه میکنند تا هرگونه تغییر سلولی یا پولیپ پیشسرطانی را در مراحل اولیه شناسایی کنند.
تشخیص بیماری التهابی روده
تشخیص بیماری التهابی روده یک فرآیند چندمرحلهای و چالشبرانگیز است که اغلب به حذف سایر علل شایع مشکلات گوارشی مانند عفونتهای باکتریایی، سندروم روده تحریکپذیر (IBS) و التهاب خفیف روده گذرا بستگی دارد. هیچ آزمایش واحدی برای تأیید ۱۰۰% IBD وجود ندارد؛ بلکه پزشکان از ترکیبی از روشهای آزمایشگاهی، اندوسکوپی و تصویربرداری استفاده میکنند تا نه تنها وجود التهاب مزمن روده را تأیید کنند، بلکه نوع بیماری (کرون یا کولیت اولسراتیو)، شدت و وسعت درگیری را نیز مشخص سازند. اولین گام شامل معاینه فیزیکی دقیق و گرفتن سابقه پزشکی مفصل است.
بخش حیاتی تشخیص بیماری التهابی روده شامل استفاده از اندوسکوپی و تصویربرداری است. کولونوسکوپی با بیوپسی (نمونهبرداری) استاندارد طلایی تشخیص محسوب میشود، زیرا به پزشک اجازه میدهد تا پوشش داخلی روده بزرگ را مستقیماً مشاهده کند، زخمها و الگوهای التهاب (مانند درگیری پیوسته در کولیت یا تکهتکهای در کرون) را ببیند و نمونهبرداری کند. در کنار کولونوسکوپی، روشهایی مانند امآرآی انتروگرافی (MRE) برای بررسی بخشهایی از روده باریک که با کولونوسکوپی در دسترس نیست، ضروری هستند تا بتوانند عمق و وسعت واقعی التهاب روده را در بیماری کرون ارزیابی کنند.
-
آزمایشات خون:
-
CRP (پروتئین واکنشگر C) و ESR (نرخ رسوب گلبولهای قرمز): نشاندهنده فعالیت التهابی عمومی در بدن.
-
آزمایش کامل خون (CBC): برای بررسی کمخونی (آنمی) ناشی از خونریزی یا سوءتغذیه.
-
-
آزمایشات مدفوع:
-
کشت مدفوع: برای رد کردن عفونتهای باکتریایی یا انگلی که علائمی مشابه IBD دارند.
-
کالپروتکتین مدفوع: یک نشانگر زیستی حساس برای وجود التهاب روده فعال که میتواند نیاز به اندوسکوپی را مشخص کند.
-
-
اندوسکوپی:
-
کولونوسکوپی با بیوپسی: استاندارد طلایی برای مشاهده مستقیم التهاب و نمونهبرداری جهت تأیید نوع و شدت التهاب مزمن روده.
-
-
تصویربرداری:
-
امآرآی انتروگرافی (MRE) یا سیتی انتروگرافی: برای تصویربرداری دقیق از روده باریک و بررسی عوارضی مانند فیستول که ایجاد رگ یا کانال غیر طبیعی بین دو عضو بدن است یا تنگی در ناحیه مقعد.
-

غربالگری بیماری التهابی روده
غربالگری بیماری التهابی روده به طور کلی برای جمعیت عادی توصیه نمیشود، زیرا IBD یک بیماری نسبتاً نادر است. با این حال، مفهوم غربالگری در دو حوزه حیاتی اهمیت پیدا میکند: ۱) غربالگری در افرادی که سابقه خانوادگی قوی دارند، و ۲) غربالگری عوارض ثانویه در بیماران تشخیص داده شده. در مورد افرادی که سابقه خانوادگی درجه اول (والدین یا خواهر و برادر) مبتلا به کرون یا کولیت دارند، غربالگری منظم با نشانگرهای التهابی مدفوع مانند کالپروتکتین میتواند کمککننده باشد تا در صورت بروز التهاب خفیف روده، آن را قبل از پیشرفت تشخیص دهند.
مهمترین بخش غربالگری التهاب روده، تمرکز بر پیشگیری از سرطان کولورکتال در بیماران مبتلا است. به دلیل التهاب مزمن روده درازمدت (بیش از ۸ تا ۱۰ سال)، این بیماران ریسک بالاتری برای ابتلا به سرطان کولون دارند. بنابراین، برنامهریزی یک برنامه غربالگری منظم با کولونوسکوپی نظارتی (Surveillance Colonoscopy) ضروری است. در این نوع غربالگری، پزشک نه تنها به دنبال پولیپها میگردد، بلکه به دنبال مناطق با تغییرات سلولی (دیسپلازی) است تا بتواند قبل از سرطانی شدن، آنها را درمان یا حذف کند.
-
غربالگری خانوادگی:
-
آزمایشات دورهای کالپروتکتین مدفوع: برای افراد با سابقه خانوادگی قوی، جهت شناسایی زودهنگام التهاب های روده فعال.
-
-
غربالگری سرطان (مهمترین بخش):
-
کولونوسکوپی نظارتی منظم: برای بیمارانی که بیش از ۸ تا ۱۰ سال از شروع کولیت یا کرون با درگیری کولون آنها میگذرد، با فواصل ۱ تا ۳ سال.
-
-
غربالگری سوءتغذیه و تراکم استخوان:
-
آزمایشات ویتامین D و B12: به صورت دورهای برای اطمینان از جذب کافی و جبران کمبودهای ناشی از التهاب مزمن روده.
-
آزمایش تراکم استخوان (DEXA Scan): در افرادی که برای مدت طولانی از کورتیکواستروئیدها برای التهابات روده استفاده کردهاند.
-
درمان التهاب روده در خانه
بسیاری از بیماران به دنبال راهکارهای درمان التهاب روده در خانه هستند تا در کنار درمانهای دارویی، علائم خود را بهتر کنترل کنند. نکته حیاتی این است که روشهای خانگی هرگز نباید جایگزین داروهای تجویز شده توسط پزشک شوند، بلکه باید به عنوان درمان مکمل (کمکی) استفاده گردند. هدف از درمانهای خانگی، کاهش التهاب، آرام کردن سیستم گوارش و جبران کمبودهای تغذیهای است. مدیریت استرس از طریق یوگا یا مدیتیشن نیز بخش مهمی از درمان خانگی محسوب میشود، زیرا استرس یکی از محرکهای اصلی شعلهور شدن بیماری است.
تغییر رژیم غذایی سنگ بنای درمان خانگی التهاب روده است. در زمانهایی که بیماری فعال است (Flare-up)، روده ملتهب توانایی هضم فیبرهای خشن را ندارد. بنابراین استفاده از رژیم غذایی کمفیبر (Low Residue) و مصرف وعدههای کوچک و متعدد میتواند فشار را از روی روده بردارد. همچنین استفاده از برخی گیاهان دارویی و مکملها با مشورت پزشک میتواند به تسکین علائم کمک کند.
- زردچوبه (کورکومین): خاصیت ضدالتهابی قوی دارد. (نحوه مصرف: میتوان آن را به غذا اضافه کرد یا از مکملهای دارای مجوز پزشک استفاده نمود).
- پروبیوتیکها (ماست یا مکمل): به بازسازی فلور میکروبی روده کمک میکنند. (نحوه مصرف: مصرف روزانه ماست پروبیوتیک یا مکملهای تجویز شده).
- چای نعناع یا بابونه: برای کاهش اسپاسم و نفخ شکم. (نحوه مصرف: دم کردن گیاه و نوشیدن یک فنجان گرم هنگام درد شکم).
- اسیدهای چرب امگا ۳ (روغن ماهی): خاصیت ضدالتهابی عمومی دارد. (نحوه مصرف: گنجاندن ماهی در رژیم غذایی یا مصرف کپسول امگا ۳).
- رژیم غذایی کمفیبر (در زمان عود): برای کاهش حجم مدفوع و استراحت روده. (نحوه مصرف: مصرف برنج سفید، مرغ آبپز و نان سفید و پرهیز از سبزیجات خام و حبوبات تا زمان بهبودی نسبی).
تذکر بسیار مهم: داروها باید حتماً توسط پزشک متخصص تجویز شوند و اطلاعات ارائه شده صرفاً جنبه آموزشی و اطلاعرسانی دارد.

دارو برای التهاب روده
زمانی که التهاب روده از فاز خفیف فراتر میرود و به یک التهاب مزمن روده تبدیل میشود، مداخلات دارویی برای کنترل سیستم ایمنی و پیشگیری از آسیب دائمی به دستگاه گوارش ضروری است. انتخاب دارو برای التهاب روده بستگی به نوع بیماری، شدت آن، محل درگیری و سن بیمار دارد. هدف اصلی از این درمانها، کاهش فعالیت سیستم ایمنی، فرو نشاندن فاز فعال بیماری و حفظ فاز خاموشی (Remission) در طولانیمدت است. درمانهای تزریقی و خوراکی با مکانیسمهای متفاوتی عمل میکنند؛ در حالی که برخی از داروها مانند کورتیکواستروئیدها برای مهار سریع التهابات روده در شرایط حاد استفاده میشوند، سایر داروها مدیریت طولانیمدت و پیشگیرانه را به عهده دارند.
در کنار قرصها و کپسولهای رایج، داروهای تزریقی و شربتها نقشهای ویژهای را در مدیریت بیماری التهابی روده ایفا میکنند. شربتها معمولاً در مواردی که هدف، پوشاندن سطحی التهاب (مانند برخی ضدالتهابهای موضعی) یا رساندن سریعتر دارو به دستگاه گوارش است، کاربرد دارند. از سوی دیگر، آمپولها که شامل داروهای بیولوژیک بسیار قوی یا ایمونوساپرسانتهای قوی هستند، اغلب برای بیمارانی تجویز میشوند که به درمانهای خوراکی پاسخ ندادهاند یا شدت بیماریشان بسیار زیاد است. این داروهای پیشرفته، با هدفگیری دقیق مولکولهای خاص در سیستم ایمنی، میتوانند به طور مؤثر و طولانیمدت التهاب مزمن روده را کنترل کنند.
توجه: مصرف هرگونه دارو، شربت یا آمپول حتماً باید با دستور و نظارت پزشک متخصص (فوق تخصص گوارش) باشد.
-
آمپولها (تزریقی):
-
عوامل بیولوژیک (مانند اینفلیکسیماب یا آدالیموماب): نحوه مصرف: تزریق وریدی (Infusion) در کلینیک یا تزریق زیرجلدی توسط بیمار یا پرستار، با فواصل زمانی مشخص (معمولاً هر چند هفته یکبار).
-
کورتیکواستروئیدهای تزریقی (مانند متیلپردنیزولون): نحوه مصرف: تزریق وریدی در بیمارستان برای کنترل سریع و شدید عود التهابِ روده.
-
-
شربتهای مکمل یا کمککننده:
-
مکملهای آهن خوراکی: نحوه مصرف: معمولاً یک یا دو قاشق مرباخوری در روز. برای جبران کمخونی ناشی از خونریزی رکتال و التهاب در روده ضروری است.
-
شربتهای حاوی آنتیبیوتیک یا ضدعفونیکننده: نحوه مصرف: طبق دستور پزشک، معمولاً برای درمان عفونتهای ثانویه در روده.
-
بهترین قرص برای التهاب روده
انتخاب بهترین قرص برای التهاب روده معمولاً سنگ بنای درمانهای طولانیمدت برای مدیریت بیماری التهابی روده (IBD)، از جمله کولیت اولسراتیو و بیماری کرون، محسوب میشود. در اکثر موارد، درمان اولیه با داروهای ضدالتهاب موضعی یا عمومی شروع میشود که به صورت قرص و کپسول در دسترس هستند. این داروها با مکانیسمهای مختلف، از مهار مستقیم التهاب در دیواره روده گرفته تا تعدیل فعالیت کلی سیستم ایمنی، به کاهش علائم و جلوگیری از آسیبهای ساختاری در روده کمک میکنند. هدف نهایی این درمانهای خوراکی، ایجاد و حفظ فاز خاموشی و کاهش نیاز به بستری شدن یا جراحی است؛ در نتیجه، قرصها به مدیریت مؤثر التهاب مزمن روده کمک شایانی میکنند.
قرصهای ضدالتهاب روده به سه گروه اصلی تقسیم میشوند. گروه اول، یعنی آمینوسالیسیلاتها (مانند مسالامین) که در دوزهای بالا، مستقیماً التهاب را در روده بزرگ مهار میکنند و اغلب بهترین قرص برای التهاب روده نوع کولیت اولسراتیو خفیف تا متوسط در نظر گرفته میشوند. گروه دوم، کورتیکواستروئیدها (مانند پردنیزولون) هستند که برای مهار قدرتمند و سریع التهاب های روده در دورههای عود استفاده میشوند. گروه سوم، قرصهای تعدیلکننده سیستم ایمنی (ایمونومدولاتورها) یا داروهای هدفمند کوچکمولکول (مانند تاگتینیب) هستند که با هدفگیری گسترده یا دقیق سیستم ایمنی، التهاب را در درازمدت کنترل میکنند و در موارد شدیدتر کرون و کولیت تجویز میگردند.
توصیه: قرصها و دوزهای مصرفی حتماً باید تحت نظر پزشک متخصص فوق تخصص گوارش و با انجام آزمایشات دورهای تعیین شوند.
- آمینوسالیسیلاتها (5-ASA): مسالامین (Mesalamine) نحوه مصرف: بسته به شدت، معمولاً ۲ تا ۴ گرم در روز به صورت قرصهای آهسته رهش یا کپسول، جهت کاهش التهاب خفیف روده در کولیت اولسراتیو.
- کورتیکواستروئیدها: پردنیزولون (Prednisolone) یا بودزوناید (Budesonide) نحوه مصرف: یک دوز درمانی بالا برای شروع و سپس کاهش تدریجی دوز (Tapering) تحت نظارت پزشک، فقط در دورههای عود شدید التهابات روده.
- ایمونومدولاتورها: آزاتیوپورین (Azathioprine) نحوه مصرف: یک یا دو قرص در روز، پس از انجام آزمایش خون و نظارت دقیق، برای حفظ فاز خاموشی در التهاب های مزمن روده.

میوههای مفید برای التهاب روده
وقتی فرد با التهابی در روده (IBD) زندگی میکند، رژیم غذایی به یک عامل مهم برای مدیریت علائم تبدیل میشود. انتخاب میوههای مفید برای التهاب روده یک جنبه حساس در تغذیه است، چرا که میوهها هم حاوی ویتامینها، مواد معدنی و آنتیاکسیدانهای قوی هستند که به ترمیم بافت روده کمک میکنند، و هم حاوی فیبر هستند که در فاز فعال بیماری میتواند علائم را تشدید کند. بنابراین، اصل کلیدی این است: مصرف باید متناسب با فاز بیماری باشد. در فاز خاموشی، هدف رساندن حداکثری مواد مغذی است، اما در زمان عود (Flare-up)، تمرکز بر مصرف میوههای پخته، پوست کنده و کمفیبر برای استراحت دادن به روده ملتهب است.
تحقیقات نشان دادهاند که برخی از میوهها به دلیل محتوای بالای آنتیاکسیدانی (مانند فلاونوئیدها و پلیفنولها)، مستقیماً خاصیت ضدالتهابی دارند و میتوانند در مدیریت التهاب مزمن روده کمککننده باشند. برای مثال، میوههای بری (مانند بلوبری و توت فرنگی) منابع غنی از این ترکیبات هستند. با این حال، باید در نظر داشت که فیبر بالای پوست و دانه میوهها میتواند به دستگاه گوارش تحریکپذیر فشار وارد کند. بنابراین، برای یافتن میوههای مفید برای التهاب روده، بهتر است میوههایی مانند موز که بافت نرمی دارند و میوههای کنسرو شده یا پوره شده (مانند پوره سیب) که فیبر کمتری دارند، ترجیح داده شوند.
- موز: نحوه و حد مصرف: روزانه ۱ تا ۲ عدد موز رسیده. به دلیل بافت نرم و پتاسیم بالا، برای جبران و رفع مشکل اسهال و تأمین انرژی بسیار مناسب است.
- انواع بریها (مانند بلوبری و توتفرنگی): نحوه و حد مصرف: در فاز خاموشی، ۱/۲ تا ۱ پیمانه در روز. سرشار از آنتیاکسیدانهای قوی برای مبارزه با این بیماری. در فاز عود، مصرف به شکل پوره یا اسموتی توصیه میشود.
- سیب (پخته یا پوره سیب): نحوه و حد مصرف: یک عدد سیب پخته یا ۱/۲ پیمانه پوره سیب. پختن سیب، محتوای فیبر نامحلول را کاهش میدهد.
- طالبی و خربزه (بدون دانه): نحوه و حد مصرف: روزانه ۱ تا ۲ برش کوچک. حاوی آب و الکترولیت برای جلوگیری از کمآبی ناشی از اسهال مزمن.
برای التهاب روده چی خوبه
پاسخ به سوال برای التهاب روده چی خوبه فراتر از صرفاً مصرف دارو، شامل یک رویکرد جامع تغذیهای و تغییرات کلیدی در سبک زندگی است که میتواند به طور چشمگیری کیفیت زندگی بیماران مبتلا به بیماری التهابی روده را بهبود بخشد. از آنجایی که IBD یک بیماری سیستمیک خودایمنی است، مدیریت عوامل محرک بیرونی مانند استرس و رژیم غذایی اهمیت بالایی دارد. آنچه فرد میخورد و مینوشد، به طور مستقیم بر میکروبیوم روده و شدت التهاب های روده تأثیر میگذارد. کاهش مصرف غذاهای فرآوریشده، پرچرب، و پرشکر و جایگزینی آنها با مواد مغذی و ضدالتهاب، اساس این رویکرد را تشکیل میدهد.
علاوه بر غذاها، سبک زندگی آرامتر و مدیریت استرس نیز در پاسخ به برای بیماری التهابی روده چی خوبه نقشی حیاتی دارند. استرس میتواند مستقیماً محور مغز-روده را تحریک کرده و باعث عود یا تشدید التهاب مزمن روده شود. گنجاندن فعالیتهای آرامشبخش مانند یوگا، مدیتیشن یا تمرینات تنفسی عمیق میتواند به کاهش استرس اکسیداتیو در بدن کمک کند. همچنین، حفظ یک الگوی خواب منظم، پرهیز از مصرف سیگار (مخصوصاً در بیماری کرون) و مصرف منظم مکملهایی که کمبودهای تغذیهای (مانند ویتامین D و B12 ناشی از سوءجذب) را جبران میکنند، همگی اجزای ضروری برای کنترل التهاب خفیف روده تا شدید هستند.
| غذای مفید | نحوه مصرف/ویژگی | اهمیت درمانی |
| ماهیهای چرب (سالمون، ساردین) | مصرف ۲ تا ۳ بار در هفته به صورت آبپز یا بخارپز. | سرشار از اسیدهای چرب امگا ۳ که قویترین عوامل ضدالتهابی برای کاهش التهاب های این ناحیه هستند. |
| غلات تصفیهشده (برنج سفید، نان سفید) | مصرف روزانه به عنوان منبع کربوهیدرات در فاز فعال. | این غذاها کمفیبر (Low-Residue) هستند و استراحت لازم را برای روده ملتهب فراهم میکنند. |
| گوشت کمچرب (مرغ، بوقلمون) | پخته یا گریلشده، بدون چربی اضافی. | منبع پروتئین حیاتی برای ترمیم بافتهای آسیبدیده روده و جلوگیری از سوءتغذیه ناشی از التهاب مزمن روده ای. |
| آب قلم و عصاره استخوان | مصرف روزانه به صورت سوپ یا نوشیدنی گرم. | حاوی کلاژن و ژلاتین است که به ترمیم پوشش داخلی روده (مخاط روده) کمک میکند. |

درمان سریع التهاب روده
زمانی که بیماری التهابی روده (IBD) وارد فاز عود یا شعلهور شدن (Flare-up) میشود، بیمار به دنبال درمان سریع التهاب روده است تا درد، اسهال و خونریزی فروکش کند. در این شرایط، هدف درمانی، مهار فوری و قدرتمند پاسخ ایمنی غیرطبیعی است که به مخاط روده حمله کرده است. مهمترین راهکار سریع، استفاده از داروهایی با اثرات ضدالتهابی قوی مانند کورتیکواستروئیدها است که به سرعت سیستم ایمنی را سرکوب کرده و التهاب را کاهش میدهند. البته این داروها فقط برای دورههای کوتاه و کنترل وضعیت حاد استفاده میشوند و برای درمان طولانیمدت التهاب مزمن روده مناسب نیستند.
در کنار داروهای تجویز شده، برخی اقدامات حمایتی و تغییرات موقت در رژیم غذایی نیز میتوانند به درمان فوری التهاب روده کمک کرده و بار را از روی دستگاه گوارش ملتهب بردارند. استراحت دادن به روده به این معنی است که از مصرف غذاهای محرک (مانند فیبر خام، غذاهای تند، الکل و کافئین) به شدت پرهیز شود. جایگزینی این مواد با رژیم غذایی مایع یا کمباقیمانده (Low Residue) و نوشیدن آب و الکترولیت کافی برای جلوگیری از کمآبی ناشی از اسهال، اقدامات کلیدی هستند. در موارد شدید که سوءتغذیه یا کمآبی جدی است، ممکن است نیاز به بستری شدن و دریافت تغذیه وریدی باشد تا روده فرصت ترمیم پیدا کند.
- کورتیکواستروئیدهای خوراکی یا تزریقی (مانند پردنیزولون): راهکار سریع بهبود: استفاده از دوز تجویزی برای چند هفته تا کنترل سریع این بیماری.
- رژیم غذایی کمباقیمانده: راهکار سریع بهبود: مصرف غذاهای ساده، پخته، بدون پوست و دانه (مانند برنج سفید، مرغ پخته و پوره سیب) برای استراحت دادن به روده.
- هیدراتاسیون و الکترولیتها: راهکار سریع بهبود: نوشیدن مایعات حاوی الکترولیت (مانند ORS یا آبگوشت استخوان) برای جبران مایعات از دست رفته در اسهال مزمن.
- داروهای ضداسهال موقت (با مشورت پزشک): راهکار سریع بهبود: در برخی موارد میتوان از داروهای ضداسهال موقت برای بهبود علائم حاد التهاب خفیف روده استفاده کرد (اما در کولیت شدید ممکن است منع مصرف داشته باشند).
درمان قطعی التهاب روده
باید صادقانه گفت که در حال حاضر، درمان قطعی التهاب روده به معنای ریشهکن کردن کامل بیماری با یک روش واحد وجود ندارد، زیرا IBD یک بیماری مزمن و خودایمنی است. با این حال، هدف پزشکی مدرن، وارد کردن بیماری به فاز خاموشی پایدار (Sustained Remission) است که عملاً همان زندگی باکیفیت و بدون علامت را برای بیمار به ارمغان میآورد. ابزارهایی که امروزه به عنوان دشمن التهاب روده شناخته میشوند، کلاس جدیدی از داروها به نام عوامل بیولوژیک (Biologics) هستند. این داروها برخلاف داروهای قدیمی، به جای سرکوب گسترده سیستم ایمنی، مولکولهای خاصی (مانند فاکتور نکروز تومور آلفا یا TNF-\alpha) را هدف قرار میدهند که مستقیماً در ایجاد التهاب مزمن روده نقش دارند.
عوامل بیولوژیک و اخیراً داروهای مولکولی کوچک (Small Molecules) به دلیل اثربخشی بالا در کنترل التهاب مزمن روده، به قدرتمندترین ابزارهای موجود تبدیل شدهاند. این داروها با مهار مسیرهای التهابی دقیق، نه تنها علائم را بهبود میبخشند، بلکه میتوانند باعث ترمیم بافت مخاطی روده (Mucosal Healing) شوند؛ این ترمیم مخاطی قویترین شاخص برای درمان قطعی بیماری التهابی روده در نظر گرفته میشود. همچنین، برخی تغییرات پایدار در سبک زندگی و رژیم غذایی (مانند ترک سیگار که دشمن اصلی بیماری کرون است) به عنوان دشمن التهاب روده عمل میکنند و احتمال عود بیماری را به شدت کاهش میدهند.
-
عوامل بیولوژیک (TNF-\alpha بلاکرها): راهکارهای بشدت مؤثر: این داروهای تزریقی با هدف قرار دادن پروتئینهای التهابی، قدرتمندترین دشمن بیماری التهابی روده هستند و میتوانند به ترمیم مخاط روده کمک کنند.
-
داروهای مولکولی کوچک (مانند JAK Inhibitors): راهکارهای بشدت مؤثر: مصرف خوراکی این داروها که مسیرهای سیگنالدهی سلولی را درگیر میکنند، یک راهکار مؤثر جدید برای بیمارانی است که به بیولوژیکها پاسخ ندادهاند.
-
ترمیم مخاطی (Mucosal Healing): راهکارهای بشدت مؤثر: هدفگیری درمانها به سمتی که زخمها و التهاب روده کاملاً بهبود یابند، بهترین معیار نزدیک به درمان قطعی بیماری التهابی روده است.
-
ترک سیگار: راهکارهای بشدت مؤثر: قطع کامل سیگار به ویژه برای بیماران مبتلا به کرون، حیاتیترین اقدام برای جلوگیری از عود و کاهش شدت التهاب در روده است.
نتیجه گیری
بیماری التهابی روده (IBD) که شامل بیماریهای کرون و کولیت اولسراتیو است، یک وضعیت مزمن و پیچیده است که نیازمند مدیریت مداوم و جامع است. درک این نکته حیاتی است که التهاب روده در اشکال مختلف خود، چه به صورت التهاب خفیف یا مزمن روده، میتواند کیفیت زندگی فرد را تحت تأثیر قرار دهد و خطر عوارض جدی مانند سوءتغذیه یا حتی سرطان کولورکتال را افزایش دهد. بنابراین، هیچگاه نباید برای درمان به دنبال روشهای غیرعلمی بود، بلکه باید بر همکاری نزدیک با فوق تخصص گوارش، پیروی دقیق از رژیم غذایی، دارویی و تغییرات هدفمند سبک زندگی تمرکز کرد. هدف نهایی، دستیابی به خاموشی طولانیمدت بیماری است که امروزه به لطف داروهای نوین، کاملاً امکانپذیر شده است.
در پایان، توجه داشته باشید که التهابات روده و عوارض آن ممکن است منجر به بروز بیماریهای دیگری در ناحیه مقعدی و نشیمنگاهی مانند آبسه، فیستول، یا شقاق شوند که به دلیل ارتباط مستقیم با بیماری التهابی روده نیاز به درمان تخصصی دارند. برای مدیریت عوارض و بیماریهای نشیمنگاهی، مراکز درمانی تخصصی وجود دارند. برای مثال، کلینیک پارادایس یکی از مراکز شناختهشده است که خدمات درمانی ویژهای را برای بیماریهای ناحیه نشیمنگاهی ارائه میدهد و میتواند در کنار مدیریت اصلی IBD، به بهبود کیفیت زندگی بیماران کمک کند.
سوالات متداول (FAQ)
آیا مصرف طولانیمدت کورتیکواستروئیدها برای کنترل التهاب روده توصیه میشود؟
خیر. کورتیکواستروئیدها (مانند پردنیزولون) به دلیل عوارض جانبی جدی مانند پوکی استخوان و دیابت، فقط برای کنترل سریع عود (Flare-up) استفاده میشوند. درمانهای نگهدارنده طولانیمدت باید با داروهای ایمونومدولاتور یا بیولوژیک انجام شود.
رابطه بین بیماری التهابی روده و کمبود ویتامین B12 چیست و چگونه جبران میشود؟
کمبود B12 عمدتاً در بیماران کرون که بخش انتهایی روده باریک (ایلئوم) درگیر است یا جراحی شده، رخ میدهد؛ زیرا جذب این ویتامین در آن قسمت انجام میشود. این کمبود معمولاً با تزریق دورهای آمپول B12 جبران میشود.
اگر بیمار کولیت اولسراتیو به داروهای 5-ASA پاسخ ندهد، گام بعدی درمانی چیست؟
در صورت عدم پاسخ به آمینوسالیسیلاتها (5-ASA ها)، معمولاً پزشک به سمت درمانهای قویتر مانند ایمونومدولاتورها (آزاتیوپورین، مرکاپتوپورین) یا عوامل بیولوژیک (مانند داروهای آنتی-TNF) که مستقیماً سیستم ایمنی را هدف قرار میدهند، پیش میرود.
آیا غربالگری سرطان کولورکتال در بیماران مبتلا به التهاب مزمن روده متفاوت است؟
بله، بیماران مبتلا به کولیت اولسراتیو یا کرون که بیش از ۸ تا ۱۰ سال درگیری کولون دارند، باید از سنین پایینتر و با فواصل کوتاهتر (مثلاً هر ۱ تا ۳ سال) کولونوسکوپی غربالگری انجام دهند تا تغییرات پیشسرطانی (دیسپلازی) به موقع تشخیص داده شود.

