تشخیص یک ضایعه غیرطبیعی در حساسترین نقاط بدن میتواند موجی از نگرانی و پرسشهای بیپاسخ را برای هر فردی به همراه داشته باشد. زگیل تناسلی که یکی از شایعترین عفونتهای منتقلشونده از راه جنسی در جهان محسوب میشود، تنها یک مشکل پوستی ساده نیست، بلکه نشانهای از فعالیت ویروس HPV در بدن است. آگاهی از ماهیت این بیماری و شناخت دقیق زگیل ناحیه تناسلی اولین قدم برای مدیریت صحیح این عارضه و جلوگیری از انتقال آن به دیگران است. خوشبختانه با پیشرفتهای علمی اخیر، راهکارهای بسیار موثری برای کنترل و حذف این ضایعات وجود دارد که استرس بیماران را به حداقل میرساند.
در این مسیر، مراجعه به مراکز معتبری که علاوه بر تجهیزات بهروز، تجربه بالایی در برخورد با این ضایعات دارند، حیاتی است. کلینیک تخصصی پارادایس به عنوان یک مرکز پیشرو در درمان بیماریهای نشیمنگاهی، محیطی کاملاً حرفهای را برای درمان زگیل تناسلی با لیزر در تهران (بهویژه ضایعات حساس اطراف مقعد) فراهم کرده است. در این مرکز، فرآیند تشخیص و پاکسازی زگیل HPV با استفاده از متدهای نوین انجام میشود تا مراجعین گرامی در کوتاهترین زمان ممکن و با رعایت کامل حریم خصوصی، سلامت خود را بازیابی کنند.
زگیل تناسلی چیست
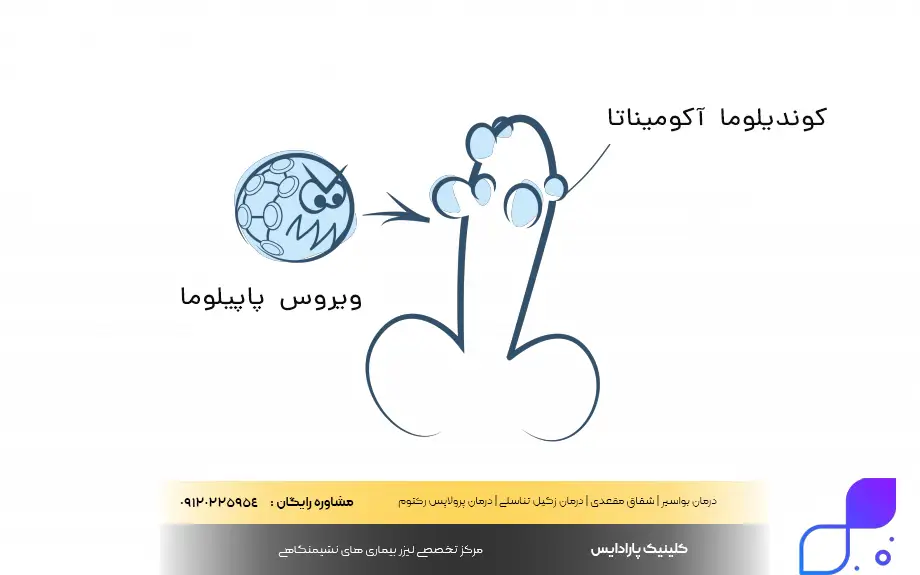
از منظر علمی، زگیل تناسلی که در متون پزشکی با نام کوندیلوما آکومیناتا (Condyloma Acuminata) نیز شناخته میشود، ضایعات گوشتی و برجستهای هستند که در نواحی مرطوب دستگاه تناسلی و مقعد ظاهر میشوند. این زایدهها میتوانند به صورت تکی یا خوشهای (شبیه به گلکلم) دیده شوند و رنگ آنها معمولاً همرنگ پوست یا کمی تیرهتر است. درک زگیل HPV به شما کمک میکند تا این ضایعات را از جوشهای معمولی یا غدد چربی بیخطر تشخیص دهید و در زمان طلایی برای درمان اقدام کنید.
این ضایعات در واقع تومورهای خوشخیم پوستی هستند که به دلیل تکثیر غیرطبیعی سلولهای اپیتلیال تحت تاثیر ویروس ایجاد میشوند. اگرچه کوندیلوما آکومیناتا در بیشتر موارد دردناک نیست، اما میتواند باعث خارش، سوزش و در برخی موارد خونریزی در حین رابطه جنسی یا فعالیتهای روزانه شود. نکته کلیدی این است که ظاهر نشدن زگیل همیشه به معنای عدم وجود ویروس در بدن نیست، بلکه ضایعات تنها تظاهرات بالینی این عفونت نهفته هستند.
سازمان جهانی بهداشت (WHO) معتبرترین نهاد سلامت دنیا در مورد ویروس پاپیلومای انسانی چنین بیان می کند:
«زگیلهای تناسلی که با نام کوندیلوما آکومیناتا شناخته میشوند، ضایعات پوستی خوشخیمی هستند که در نتیجه عفونت با سویههای خاص ویروس پاپیلومای انسانی (HPV) ایجاد میشوند و معمولاً از طریق تماس مستقیم پوست به پوست منتقل میگردند.»
علت زگیل تناسلی
اصلیترین و تنها علت زگیل تناسلی، ورود سویههای خاصی از خانواده بزرگ پاپیلومای انسانی به لایههای زیرین پوست است. بیش از ۲۰۰ تیپ مختلف از این ویروس شناسایی شده است که تیپهای ۶ و ۱۱ مسئول بیش از ۹۰ درصد زگیلهای ظاهری در ناحیه تناسلی هستند. این ویروس پس از ورود به بافت، با تغییر در چرخه رشد سلولی، باعث ایجاد برجستگیهای بافتی میشود. شناخت علت زگیل HPV به ما میآموزد که برخلاف تصور عموم، این عارضه به دلیل عدم رعایت بهداشت فردی (به معنای استحمام نکردن) ایجاد نمیشود، بلکه منشأ آن صرفاً ویروسی است.
علاوه بر وجود خود ویروس، برخی عوامل جانبی میتوانند سرعت بروز و تکثیر این ضایعات را افزایش دهند. برای مثال، ضعف سیستم ایمنی بدن (ناشی از استرس شدید، بیماری یا مصرف داروهای خاص) میتواند به ویروس اجازه دهد تا با قدرت بیشتری خود را نشان دهد. همچنین، آسیبهای ریز پوستی (میکرو تروما) در حین فعالیتهای جنسی یا اصلاح موهای زائد با تیغ، میتواند مسیر ورود و گسترش عامل بیماریزا را هموارتر کند.
مهمترین علت و فاکتورهای زمینهساز بروز ویروس HPV:
- ویروس پاپیلومای انسانی (HPV): سویههای کمخطر (Low-risk) مانند تیپ ۶ و ۱۱.
- ضعف سیستم ایمنی: ناشی از بیماریهایی مثل دیابت، ایدز یا شیمیدرمانی.
- دخانیات و الکل: مصرف سیگار میتواند پاسخ ایمنی بدن در ناحیه تناسلی را ضعیف کند.
- سن پایین در زمان شروع فعالیت جنسی: به دلیل حساستر بودن بافتهای پوششی.
- تعدد شرکای جنسی: که احتمال مواجهه با سویههای مختلف ویروس را افزایش میدهد.
انتقال زگیل تناسلی
یکی از بزرگترین چالشهای بهداشتی، ماهیت بسیار مسری انتقال زگیل تناسلی است. این ویروس برای جابجایی نیازی به تبادل مایعات بدن ندارد و صرفاً از طریق تماس مستقیم پوست با پوست (Skin-to-Skin contact) در نواحی آلوده منتقل میشود. جالب است بدانید که حتی اگر هیچ زگیل واضحی روی پوست مشاهده نشود، فرد حامل میتواند ویروس را به پارتنر خود منتقل کند. در واقع، بسیاری از موارد انتقال ویروس HPV در مرحلهای رخ میدهد که عفونت هنوز در فاز نهفته یا میکروسکوپی قرار دارد.
بسیاری از افراد به اشتباه تصور میکنند که استفاده از کاندوم محافظت ۱۰۰ درصدی ایجاد میکند، اما حقیقت این است که کاندوم تنها ناحیه تحت پوشش را محافظت میکند و ویروس میتواند از طریق پوست نواحی اطراف (مانند کیسه بیضه یا ناحیه شرمگاهی) جابجا شود. همچنین، اگرچه احتمال آن کمتر است، اما انتقال زگیل از طریق وسایل شخصی آلوده که با مخاط در تماس بودهاند نیز در منابع علمی ذکر شده است. آگاهی از این روشها برای پیشگیری از چرخه ابتلای مجدد در زوجین بسیار ضروری است.
روشهای اصلی انتقال ویروس HPV و زگیل:
- رابطه جنسی واژینال و مقعدی: شایعترین راه انتقال ویروس.
- رابطه جنسی دهانی (Oral Sex): که میتواند منجر به ایجاد زگیل در گلو و دهان شود.
- تماس پوستی شدید: حتی بدون دخول کامل، در صورت وجود سایش پوستی.
- انتقال از مادر به نوزاد: در موارد نادر در حین زایمان طبیعی (پاپیلوماتوز تنفسی).
- استفاده مشترک از وسایل جنسی (Sex Toys): بدون ضدعفونی کردن یا استفاده از پوشش محافظ.
- اپلاسیون و تیغ مشترک: در صورت وجود ضایعه فعال در یک فرد و استفاده توسط فرد دیگر (بسیار نادر اما ممکن).
مرکز کنترل و پیشگیری از بیماریها (CDC) در مورد انتقال و مدیریت ویروس HPV چنین بیان کرده است:
«ویروس HPV میتواند حتی زمانی که ضایعات قابل مشاهده نیستند منتقل شود و تماس پوست با پوست در نواحی آلوده اصلیترین مسیر انتقال است؛ واکسنهای HPV میتوانند از بسیاری از سویههای مرتبط با زگیل و سرطان جلوگیری کنند.»

علائم زگیل تناسلی
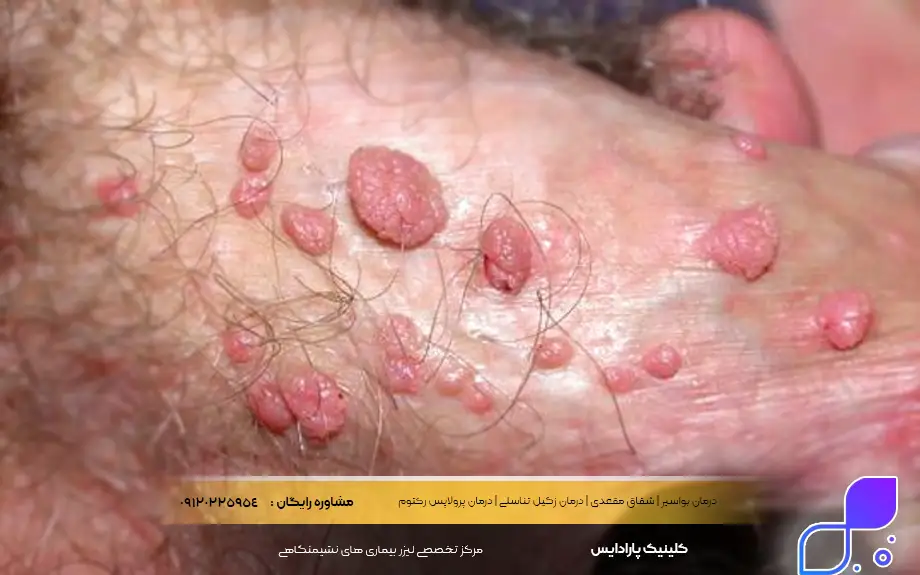
زگیل یکی از شایعترین عفونتهای مقاربتی است که توسط سویههای خاصی از ویروس پاپیلومای انسانی (HPV) ایجاد میشود. این زائدهها معمولاً به صورت برجستگیهای گوشتی و نرم در ناحیه تناسلی یا مقعد ظاهر میشوند. در بسیاری از موارد، این زگیلها به قدری کوچک هستند که با چشم غیرمسلح دیده نمیشوند، اما میتوانند به صورت خوشهای رشد کرده و ظاهری شبیه به گلکلم پیدا کنند.
علاوه بر ظاهر فیزیکی، زگیلهای تناسلی میتوانند با علائم آزاردهندهای همراه باشند. اگرچه بسیاری از افراد هیچ درد یا سوزشی حس نمیکنند، اما برخی ممکن است دچار خارش، قرمزی یا احساس ناراحتی در ناحیه تناسلی شوند. در موارد حساستر، به ویژه اگر زگیلها در مسیر مجاری ادراری یا داخل واژن و مقعد باشند، ممکن است هنگام رابطه جنسی یا فعالیتهای روزانه، خونریزی خفیفی رخ دهد.
فهرست کامل علائم زگیل تناسلی:
- ظهور برجستگیهای کوچک و گوشتی به رنگ پوست، صورتی یا قهوهای.
- زائدههایی با ظاهر شبیه به گلکلم (ناشی از چسبیدن چند زگیل به هم).
- خارش در ناحیه مقعد.
- سوزش مداوم در ناحیه تناسلی یا مقعد.
- رطوبت غیرطبیعی یا ترشحات در نزدیکی زائدهها.
- خونریزی در حین یا بعد از رابطه جنسی.
- وجود برجستگی در نواحی واژن، دهانه رحم، کیسه بیضه، کشاله ران یا اطراف مقعد.
عکس زگیل تناسلی
همانطور که در عکس زگیل تناسلی مشخص است، آنها از نظر اندازه و شکل بسیار متنوع اند. زگیل ها ممکن است کاملاً تخت و همسطح پوست باشند یا به صورت برجسته و سفت لمس شوند. رنگ این زائدهها معمولاً مشابه رنگ پوست فرد است، اما گاهی تیرهتر یا متمایل به خاکستری و سفید به نظر میرسند. در مراحل اولیه، ممکن است فقط به صورت یک زبری ساده حس شوند، اما با گذشت زمان و تکثیر ویروس، اندازه آنها بزرگتر شده و ممکن است به صورت تکی یا خوشههای بزرگ در نواحی مرطوب بدن گسترش یابند.
تشخیص زگیل تناسلی
تشخیص زگیل تناسلی معمولاً با یک معاینه فیزیکی ساده توسط پزشک متخصص (زنان، اورولوژیست یا پوست) آغاز میشود. از آنجایی که بسیاری از این زائدهها با چشم به راحتی قابل تشخیص هستند، پزشک با بررسی دقیق ناحیه تناسلی و مقعد میتواند نوع آنها را تایید کند. در مواردی که زگیلها بسیار ریز باشند، ممکن است پزشک از یک محلول اسیدی ضعیف (اسید استیک) استفاده کند تا زائدهها به رنگ سفید درآمده و بهتر دیده شوند.
در گامهای پیشرفتهتر، به ویژه برای خانمها، آزمایشهای غربالگری اهمیت زیادی دارد. تست پاپاسمیر به تنهایی زگیل را تشخیص نمیدهد اما تغییرات سلولی ناشی از HPV را نشان میدهد. دقیقترین روش برای شناسایی ویروس، انجام آزمایش HPV DNA است که نوع سویه ویروس (کمخطر یا پرخطر بودن) را مشخص میکند. در موارد مشکوک که ظاهر زائده غیرعادی است، ممکن است پزشک نمونهبرداری (بیوپسی) را تجویز کند.
روشهای تشخیص زگیل HPV:
- معاینه ظاهری و فیزیکی توسط پزشک.
- تست اسید استیک (سفید کردن زائدهها برای دید بهتر).
- آزمایش پاپاسمیر (برای بررسی تغییرات سلولی دهانه رحم).
- آزمایش HPV DNA (دقیقترین روش برای تعیین نوع تایپ ویروس).
- کولپوسکوپی (معاینه دقیقتر دهانه رحم و واژن با دستگاه بزرگنمایی).
- بیوپسی یا نمونهبرداری از بافت زگیل در موارد مشکوک.
خطرات زگیل تناسلی
اصلیترین خطر زگیل، ارتباط برخی از سویههای ویروس HPV با انواع سرطان است. اگرچه سویههایی که باعث زگیلهای ظاهری میشوند معمولاً “کمخطر” هستند و باعث سرطان نمیشوند، اما حضور آنها نشاندهنده احتمال وجود سویههای “پرخطر” در بدن است. خطرناکترین پیامد این ویروس، ابتلا به سرطان دهانه رحم در زنان است؛ همچنین این ویروس میتواند منجر به سرطان مقعد، واژن، آلت تناسلی مردانه و حتی سرطانهای گلو و دهان شود.
علاوه بر عوارض جسمی، خطرات زگیل تناسلی میتواند بر سلامت روان و کیفیت زندگی فرد تأثیر منفی بگذارد. اضطراب، کاهش اعتماد به نفس و ایجاد مشکل در روابط عاطفی از جمله این موارد است. همچنین در دوران بارداری، زگیلها ممکن است بزرگ شده و دفع ادرار یا زایمان طبیعی را با مشکل مواجه کنند؛ در موارد بسیار نادر، ویروس میتواند در حین زایمان به نوزاد منتقل شده و باعث ایجاد زگیل در گلوی نوزاد (پاپیلوماتوز تنفسی) شود.
فهرست خطرات و عوارض زگیل HPV:
- افزایش خطر ابتلا به سرطان دهانه رحم (سرویکس).
- ارتباط با سرطانهای مقعد، واژن، ولوا و آلت تناسلی مردانه.
- احتمال انتقال ویروس به نوزاد در حین زایمان طبیعی.
- انسداد مسیر ادرار یا واژن در صورت بزرگ شدن بیش از حد زگیلها.
- ایجاد مشکلات روحی، استرس و اختلال در روابط جنسی.
- بازگشت مجدد زگیلها به دلیل باقی ماندن ویروس در سیستم ایمنی بدن.
مایو کلینیک (Mayo Clinic) یکی از معتبرترین مراکز درمانی و آموزشی آمریکا در مورد عوارض زگیل تناسلی چنین بیان کرده است:
«اگرچه بسیاری از زگیلهای تناسلی کمخطر هستند، اما برخی سویههای HPV میتوانند تغییرات سلولی خطرناک ایجاد کنند که در صورت عدم پیشگیری و غربالگری منظم ممکن است با گذشت زمان منجر به سرطان دهانه رحم و دیگر بدخیمیها شوند.»
مداوای زگیل تناسلی
درمان زگیل تناسلی بر حذف زائدههای ظاهری تمرکز دارد، زیرا در حال حاضر درمان قطعی برای ریشهکن کردن خود ویروس HPV از بدن وجود ندارد. روشهای درمانی به دو دسته داروهای موضعی و روشهای تهاجمی تقسیم میشوند. داروهایی مانند پودوفیلوکس یا ایمیکویمود به صورت کرم یا محلول توسط بیمار روی زگیلها مالیده میشوند تا بافت زگیل تخریب شده یا سیستم ایمنی برای مقابله با آن تقویت شود. این داروها معمولاً برای زگیلهای کوچک و محدود کاربرد دارند.
برای زگیلهای بزرگتر، مقاوم یا داخلی، پزشک از روشهای سریعتری استفاده میکند. کرایوتراپی (منجمد کردن با نیتروژن مایع) و لیزر درمانی از محبوبترین و موثرترین روشها هستند که زگیل را در جلسات کوتاه از بین میبرند. همچنین روشهایی مثل سوزاندن (الکتروکوتری) یا جراحی ساده برای برداشتن زگیلهای بزرگ به کار میروند. انتخاب روش درمان به محل قرارگیری زگیل، تعداد آنها و تشخیص پزشک بستگی دارد.
روشهای درمان زگیل HPV:
- استفاده از پمادها و محلولهای موضعی (مانند پودوفیلین، ایمیکیمود و سینکاتچینز).
- کرایوتراپی (فریز کردن یا انجماد زگیل).
- لیزر درمانی (استفاده از پرتو متمرکز برای تبخیر بافت زگیل).
- الکتروکوتری (سوزاندن زگیل با جریان الکتریکی).
- جراحی سنتی (بریدن و برداشتن زگیل با تیغ جراحی).
- تزریق اینترفرون (در موارد بسیار مقاوم برای تقویت پاسخ ایمنی).
تجربیات بیماران زگیل تناسلی
تجربیات بیماران مبتلا به زگیل تناسلی نشان میدهد که این بیماری بیش از آنکه یک چالش جسمی باشد، فشار روانی و استرس زیادی را به فرد وارد میکند. بسیاری از مراجعین در ابتدا با احساس شرم، ترس از قضاوت یا نگرانی شدید درباره سلامت آینده خود روبرو میشوند. اما واقعیت این است که با مدیریت صحیح، بسیاری از افراد متوجه میشوند که این ویروس بخش بزرگی از جمعیت فعال از نظر جنسی را تحت تأثیر قرار میدهد و با درمانهای نوین، میتوان ظاهر پوست را کاملاً بهبود بخشید و زندگی عادی را ادامه داد.
بیماران اغلب گزارش میدهند که تداوم در درمان و چکآپهای دورهای کلید اصلی موفقیت است. برخی از تجربههای ثبت شده نشان میدهد که انتخاب روش درمانی مناسب (مانند لیزر به جای روشهای سنتی) تأثیر زیادی در کاهش احتمال بازگشت زگیلها و کاهش درد دوران نقاهت داشته است. گفتگو با شریک جنسی و آگاهیرسانی به او نیز از مراحلی است که بیماران آن را برای آرامش ذهنی خود بسیار مؤثر توصیف کردهاند.
تجربیات بیماران:
محمد از همدان: وقتی برای اولین بار متوجه زگیلها شدم، فکر کردم زندگیام به پایان رسیده است. اما بعد از مراجعه به کلینیک پارادایس و انجام آزمایش HPV، متوجه شدم که نوع ویروس من کمخطر است. روند درمان کمی سوزش داشت، اما زگیلها کاملاً از بین رفتند. اکنون شش ماه است که علامتی ندارم و یاد گرفتم که این فقط یک بیماری پوستی ویروسی است، نه یک فاجعه اخلاقی.
مهرداد از تهران 18ساله: اوایل بیماری من ماهها از پمادهای مختلف استفاده کردم اما زگیلها مدام برمیگشتند. در نهایت پزشکم لیزر را پیشنهاد داد. برخلاف تصورم، درمان بسیار سریع بود و دوره نقاهت کوتاهی داشت. بزرگترین درس برای من این بود که نباید زمان را با خوددرمانی تلف میکردم، چون زگیلها در حال گسترش بودند.

پیشگیری از زگیل تناسلی
پیشگیری از زگیل تناسلی یک استراتژی چندجانبه است که موثرترین آنها واکسیناسیون پیش از شروع فعالیتهای جنسی است. واکسنهایی مانند گارداسیل میتوانند در برابر خطرناکترین سویههای HPV که عامل اکثر زگیلها و سرطانهای مرتبط هستند، ایمنی ایجاد کنند. علاوه بر واکسن، آموزش و آگاهی از نحوه انتقال ویروس که از طریق تماس مستقیم پوست با پوست است، نقشی حیاتی در کاهش نرخ ابتلا ایفا میکند.
نکته مهم در پیشگیری این است که هیچ روشی به تنهایی ۱۰۰ درصد تضمینکننده نیست. حتی استفاده از کاندوم، اگرچه خطر انتقال را به شدت کاهش میدهد، اما چون ویروس میتواند در نواحی از پوست که با کاندوم پوشانده نمیشود نیز وجود داشته باشد، ایمنی کامل ایجاد نمیکند. بنابراین، داشتن شرکای جنسی محدود و انجام غربالگریهای منظم برای تشخیص زودهنگام، از ارکان اصلی حفظ سلامت در برابر این ویروس محسوب میشود.
روشهای جلوگیری از زگیل تناسلی:
- تزریق واکسن HPV (مانند گارداسیل ۴ یا ۹ ظرفیتی) در سنین مناسب.
- استفاده مداوم و صحیح از کاندوم (لاتکس یا پلیاورتان) در هر بار رابطه جنسی.
- محدود کردن تعداد شرکای جنسی برای کاهش احتمال مواجهه با ویروس.
- انجام آزمایش پاپ اسمیر و HPV DNA بصورت دورهای برای خانمها.
- خودداری از برقراری رابطه جنسی در صورت مشاهده هرگونه زائده مشکوک در خود یا شریک جنسی.
- ترک سیگار (زیرا سیگار کشیدن سیستم ایمنی را در برابر HPV ضعیفتر میکند).
- اطمینان از سلامت جنسی شریک زندگی پیش از برقراری رابطه.
دکتر امیرحسین کریمی جراح عمومی و متخصص کلورکتال در مورد پیشگیری از زگیل تناسلی چنین می گوید:
«تشخیص زودهنگام و پیگیری منظم با تستهای غربالگری مانند پاپاسمیر و HPV DNA به همراه واکسیناسیون HPV، بخش اساسی پیشگیری و مدیریت این ویروس است؛ این رویکرد میتواند خطر انتقال و عوارض طولانیمدت را بهطور چشمگیری کاهش دهد.»
نتیجه گیری
در مجموع، زگیل بیماری شایع و مشابه تبخال است. زگیل و تبخال تناسلی در افراد مجرد نیز می توانند آشکار شوند. این ویروس با تشخیص بهموقع و استفاده از روشهای نوین درمان زگیل HPV، به خوبی قابل مدیریت است. آگاهی از علائم و انتخاب روشهای پیشگیری مانند واکسیناسیون، میتواند از بروز عوارض جدیتر جلوگیری کند. فراموش نکنید که سلامت جنسی بخشی از سلامت عمومی شماست و مراجعه به پزشک در مراحل اولیه، کلید درمان قطعی و جلوگیری از انتقال ویروس به دیگران است.
اگر به دنبال مرکزی تخصصی برای درمان بیماریهای مقعدی و تناسلی هستید، کلینیک تخصصی پارادیس به عنوان یکی از مراکز پیشرو در درمان بیماریهای نشیمنگاهی، آماده ارائه خدمات است. در این مرکز، خدماتی همچون لیزر برای بهبود زگیل تناسلی، بواسیر، شقاق و کیست مویی با بهرهگیری از تجهیزات مدرن و توسط کادر مجرب انجام میشود تا بیماران در محیطی کاملاً حرفهای و با کمترین درد و دوران نقاهت، سلامتی خود را بازیابند.
سوالات متداول
آیا فردی که واکسن گارداسیل زده، باز هم ممکن است به ویروس کوندیلوما آکومیناتا مبتلا شود؟
بله، زیرا واکسن فقط در برابر شایعترین و خطرناکترین سویهها ایمنی ایجاد میکند. اگر فرد با سویهای از ویروس که در واکسن پوشش داده نشده تماس داشته باشد، امکان ابتلا وجود دارد، هرچند احتمال آن بسیار کمتر است.
آیا زگیل HPV همیشه باعث سرطان میشود؟
خیر؛ سویههایی از HPV که باعث ایجاد زگیلهای برجسته و قابل مشاهده میشوند (معمولاً تیپ ۶ و ۱۱)، از نوع کمخطر هستند و به ندرت باعث سرطان میشوند. سویههای پرخطر معمولاً بدون زگیل ظاهری هستند.
آیا ویروس HPV پس از درمان کاملاً ریشهکن میشود؟
درمانها فقط زائدههای ظاهری را از بین میبرند. ویروس ممکن است در سلولهای پوست باقی بماند. با این حال، در بسیاری از افراد، سیستم ایمنی بدن ظرف ۱ تا ۲ سال ویروس را به طور طبیعی سرکوب یا پاکسازی میکند.
آیا استفاده از کاندوم از انتقال زگیل تناسلی به طور کامل جلوگیری میکند؟
خیر، کاندوم خطر انتقال را تا حدود ۷۰ درصد کاهش میدهد، اما چون ویروس از طریق تماس پوست با پوست منتقل میشود، نواحی پوشانده نشده توسط کاندوم (مانند کیسه بیضه یا کشاله ران) همچنان میتوانند ناقل ویروس باشند.